Sexualmedizin
Die Basics aus Sicht der Medizin
Die beziehungsorientierte Dimension
Der Mensch ist von Geburt an auf Beziehungen angewiesen. Von klein auf macht er (körperliche) Erfahrungen des Angenommenwerdens, z. B. wenn er als Säugling beim Stillen im Arm gehalten wird. Auch wenn das sexuelle Verlangen noch nicht ausgeprägt ist, so wird auf diese Weise doch das Grundbedürfnis nach Sicherheit und Geborgenheit durch den Haut- und Blickkontakt erfüllt. Mit der Pubertät bekommt das Bedürfnis nach Beziehung und Angenommensein eine zusätzliche Richtung: Man fühlt sich auf einmal auch „sexuell" von anderen Menschen angezogen. Der Körper befindet sich im Umbruch und die emotionalen Interessen verändern sich. Es entstehen der Wunsch und das Verlangen nach sexueller Befriedigung, das sich beim Mann beispielsweise durch den ersten Samenerguss bemerkbar macht. Man probiert seine neuen Bedürfnisse aus und möchte sie mit jemandem teilen. Sexualität als eine Form des Kontakts zu sich selbst und zu anderen und unsere sexuellen Erfahrungen und Fantasien fließen in jede neue Beziehung mit ein.
Neben dem Wunsch, sich in einer Beziehung geborgen zu fühlen und dem anderen vertrauen zu können, steht die gemeinsam erlebte Sexualität im Vordergrund.
Oder anders herum: Beziehungsstörungen sind die häufigste Ursache für Probleme beim Sex. Viele Frauen und Männer neigen dennoch dazu, ihre sexuellen Probleme mit rein körperlichen Ursachen zu erklären. Häufig haben die Paare jedoch einfach verlernt oder versäumt, sich über ihre Wünsche, Erwartungen und Ängste auszutauschen, bis sich diese "Sprachlosigkeit” auch in ihrem Sexualleben bemerkbar macht. Aber auch fehlende, nicht bewusst miteinander verbrachte Zeit, (Alltags-)Stress oder der Rückzug eines Partners aus Angst vor zu viel Verbindlichkeit (z. B. bei einseitig bestehendem Kinderwunsch) wirken sich negativ auf die sexuelle Aktivität eines Paares und die Lust auf einander aus. Für den Erfolg einer Paar- bzw. Sexualtherapie ist es deswegen unerlässlich, bei sexuellen Problemen die häufig dahinter liegenden Beziehungsstörungen zu erkennen und zu behandeln.
Die Lustdimension
Sich sexuell auf jemanden einzulassen und gemeinsam seine Lust auszuleben, ist vielleicht die intimste Verbindung, die zwischen zwei Menschen entstehen kann. Aber auch sich selbst zu berühren, gehört mit zur Sexualität. Schon kleine Kinder erkunden und beobachten allein oder mit anderen, z.B. bei Doktorspielen, ihren Körper und welche Berührungen Reaktionen auslösen. In der Pubertät bzw. nach dem Heranreifen der Geschlechtsorgane und mit der vermehrten Ausschüttung von Geschlechtshormonen erleben die meisten jungen Menschen ihre sexuelle Lust noch vor dem ersten Geschlechtsverkehr durch Selbstbefriedigung (Masturbation, Onanie). Diese hat übrigens keinerlei Krankheitswert.
Sexuelle Lust ist gleichzeitig Antrieb und Belohnung unseres sexuellen Verhaltens und kann im subjektiven Erleben von Sexualität ganz im Vordergrund stehen. Dennoch lässt sie sich nur schwer isoliert betrachten, da sie mit den anderen Funktionen eng verbunden ist.
Als Orgasmus (Klimax, Climax) bezeichnet man den Höhepunkt sexueller Erregung, der als intensiver körperlicher Genuss empfunden wird. Ein Orgasmus wird meist durch Geschlechtsverkehr, Selbstbefriedigung oder die Stimulation von Klitoris und Vagina bzw. Penis durch den Partner erreicht. Unabhängig von der Stimulationsart liegen dem Orgasmus die gleichen körperlichen Reaktionen zugrunde: Kurz vor dem Orgasmus steigert sich die Durchblutung der Geschlechtsorgane auf ein Maximum. Während des nur wenige Sekunden andauernden Orgasmus kommt es bei der Frau zur unwillkürlichen Verengung des unteren Scheidenbereichs mit rhythmischem Zusammenziehen der Beckenbodenmuskulatur und der Gebärmutter. Beim Mann wird die Samenflüssigkeit (Sperma, Ejakulat) durch unwillkürliche, rhythmische Kontraktionen des Beckenbodens und der Samengänge durch die Öffnung der Eichel heraus gespritzt. Blutdruck, Herz- und Atemfrequenz steigern sich. Die sexuelle Spannung entlädt sich und nicht selten wird der Höhepunkt als Zustand des Rauschs und der Überwältigung erlebt. Viele bezeichnen ihn auch als neuronales Feuerwerk, die Franzosen sprechen von ihm als „le petit mort", dem „kleinen Tod", und spielen damit auf die Erfahrung des Los- und Fallenlassens während des Orgasmus sowie auf die nachfolgende Phase äußerster Entspannung und Befriedigung an.
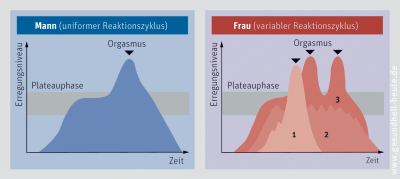
Männer brauchen normalerweise eine längere Erholungspause (Refraktärzeit), um erneut sexuelle Spannung aufbauen zu können, während viele Frauen zu multiplen Orgasmen, d. h. mehreren Orgasmen kurz hintereinander, fähig sind. Trotzdem benötigen Frauen meist eine längere Stimulation als ihr Partner, um zum Orgasmus zu gelangen. Sie verfügen allerdings über eine größere Variationsbreite sexueller Stimulationsmechanismen. Viele Frauen, bei denen beim vaginalen Geschlechtsverkehr der Orgasmus ausbleibt, erleben ihn durch manuelle oder orale Stimulation der Klitoris. Der fehlende Orgasmus durch vaginale Stimulation stellt übrigens eine normale Variation der weiblichen Sexualreaktion dar und zählt nicht zu den Orgasmusstörungen. Für die Fortpflanzungsfähigkeit spielt der Orgasmus der Frau keine Rolle, während beim Mann der Samenerguss meistens an den Orgasmus gekoppelt ist.
Die reproduktive Dimension
Auch wenn heute Sexualität vielfältiger gesehen wird, steht beim Sex bzw. Geschlechtsverkehr das Thema Fortpflanzung und die Verantwortung, ein Kind zu zeugen, immer mit im Raum. Sexualität bedeutet in der Zeit zwischen Pubertät und Menopause der Frau auch „Fruchtbarkeit".
Für viele Paare drückt sich in einem gemeinsamen Kind die Liebe und das Vertrauen ihrer Beziehung aus. Problematisch wird es jedoch, wenn ein Partner ein Kind will, der andere aber nicht (was gar nicht so selten ist). Beziehungsprobleme und sexuelle Störungen sind in diesem Fall fast vorprogrammiert. Auch bei Paaren mit ungewollter Kinderlosigkeit, die ihre Sexualität jahrelang auf den reinen Fortpflanzungsfaktor reduzieren, sind oft Beziehungskrisen und sexuelle Probleme die Folge. Eine von beiden Seiten ungewollte Schwangerschaft (und die Frage, wie man damit umgeht) stellt viele Beziehungen vor eine Zerreißprobe.
Um Missverständnisse und Kränkungen zu vermeiden, sollten Paare folgende Fragen offen angehen: Wollen wir ein Kind oder nicht? Wenn nicht, dann sollten wir auch möglichst sicher verhüten. Und was ist, wenn es trotzdem passiert? Oder wollen wir es einfach darauf ankommen lassen und „natürlich" verhüten? Oder wollen wir unbedingt ein Kind und verzichten somit ganz auf Verhütung? Und was können wir tun, um bei ungewollter Kinderlosigkeit und „Sex nach Terminplan" trotzdem noch Spaß dabei zu haben?
Geschlechtsidentität
Die Geschlechtsidentität sagt aus, wer ein Mensch bezüglich des Geschlechts und des sexuellen Erlebens sein möchte, d.h. wie er/sie sich selbst sieht und von anderen Personen wahrgenommen werden will. Die Geschlechtsidentität (zuweilen auch missverständlich sexuelle Identität genannt) betrifft damit das Individuum im Ganzen und geht über die sexuelle Orientierung hinaus. Menschen, deren Geschlechtsidentität mit dem bei der Geburt zugewiesenen Geschlechts übereinstimmt, bezeichnet man als Cisgender.
Unterscheidet sich die Geschlechtsidentität eines Menschen von den körperlichen Geschlechtsmerkmalen bei seiner Geburt, wird von Geschlechtsinkongruenz gesprochen. Leidet ein Mensch unter dieser mangelnden Übereinstimmung, wird das heute als Geschlechtsdysphorie (engl. Gender Dysphoria) bezeichnet. Der früher für diesen Zustand angewandte Begriff "sexuelle Identitätsstörung" ist aufgrund seiner pathologisierenden und stigmatisierenden Tendenzen heute nicht mehr angebracht.
Transgender
Oberbegriff für Menschen mit Geschlechtsinkongruenz, d. h. für Personen, deren Geschlechtsidentität von demjenigen Geschlecht abweicht, das ihnen bei der Geburt aufgrund augenscheinlicher Geschlechtsmerkmale zugewiesen wurde. Dieser Zustand wird oft beschrieben als "Sich-in-seinem-Körper-nicht-zu-Hause-fühlen". Zu der Gruppe der Transgender gehören zum einen die Transsexuellen, wobei Transmänner biologische Frauen sind, die sich als Mann erleben und Transfrauen biologische Männer, die sich als Frau erleben. Menschen, die sich geschlechtsinkronguent fühlen, sich aber nicht klar auf eine Rolle festlegen wollen und auch keine bzw. wenige körperliche Veränderungen anstreben, gehören ebenfalls zu den Transgendern. Sie bezeichnen sich als genderqueer oder Bigender.
Transgender können, müssen aber keine geschlechtsangleichenden Maßnahmen wünschen. Ebenso variabel ist die sexuelle Orientierung, sämtliche sexuellen Vorlieben, die bei Cisgendern bekannt sind, gibt es auch bei Transgendern. Die Ursachen für die Entwicklung von Transidentitäten sind nicht bekannt. Die Annahme, dass Erziehung und Sozialisierung eine maßgebliche Rolle dabei spielen, konnte nicht verifiziert werden.
Die Vorliebe, Kleidung des anderen Geschlechts zu tragen, nennt man Transvestitismus. Dabei besteht jedoch nicht der Wunsch nach dauerhafter Geschlechtsumwandlung. Ein Teil dieser Menschen liebt es einfach, zeitweise in die Rolle des anderen Geschlechts zu schlüpfen, ein anderer Teil findet den Kleiderwechsel auch sexuell erregend. Transvestitismus ist unabhängig von der sexuellen Orientierung und kommt sowohl bei Heterosexuellen als auch bei Homosexuellen vor. Unter Insidern wird dieses Verkleiden auch Cross-Dressing genannt, weil die Bezeichnung Transvestit aus ihrer Sicht mit negativen Vorurteilen besetzt ist.
Sexuelle Orientierung
Unter sexueller Orientierung versteht man, zu welchem Geschlecht sich jemand mit seinem Fühlen und Begehren sexuell hingezogen fühlt. Zu den sexuellen Grundorientierungen zählen die Heterosexualität, Homosexualität und Bisexualität sowie für viele Sexualwissenschaftler auch die Pansexualität und Asexualität.
Anders sieht es bei der Pädophilie aus. Diese als „sexuelle Orientierung“ zu bezeichnen, wird heute von den meisten Sexualwissenschaftlern und Medizinern abgelehnt. Sie zählt zu den Störungen der Sexualpräferenz.
Heterosexualität
Heterosexualität bedeutet, dass sich jemand von Personen des anderen Geschlechts angezogen fühlt. Mindestens 90 % der Menschen in den Industriestaaten streben eine heterosexuelle (hetero wörtlich: der andere, entgegengesetzt) Beziehung an. Weil diese sexuelle Ausrichtung so häufig ist, wurde sie lange Zeit als die „normale" Orientierung angesehen.
Homosexualität
Jemand fühlt sich sexuell von gleichgeschlechtlichen Personen (homo wörtlich: gleich) angezogen. Im allgemeinen Sprachgebrauch hat sich für männliche Homosexualität der Begriff „schwul", für weibliche „lesbisch" durchgesetzt. Schätzungen zur Häufigkeit von Homosexualität variieren, man geht jedoch davon aus, dass etwa 10 % der Männer und etwa 5 % der Frauen homosexuell sind. Meist wird die homosexuelle Orientierung erstmals in der Pubertät empfunden, viele Menschen erleben diese Neigung bei sich jedoch anfangs als fremd und reagieren mit Abwehr. Daran schließt sich für den Betroffenen ein Prozess der Klärung seiner Gefühle und Bedürfnisse an, der häufig in ein Coming out, also ein Bekenntnis zu seiner homosexuellen Orientierung mündet.
Früher wurden homosexuelle Neigungen und Handlungen als krankhaft angesehen und unter Strafe gestellt (in Deutschland bis 1974). Heute begreift sowohl die Medizin als auch die Rechtsordnung Homosexualität als normale Variante der sexuellen Orientierung, die zudem in allen Kulturen der Menschheit anzutreffen ist.
Die Frage, ob Homosexuelle unter ihrer sexuellen Identität leiden, ist müßig – die Zahl der Heterosexuellen, die unter ihrem Sexualtrieb leiden, dürfte viel größer sein. Auf der anderen Seite gibt es auch heute in unserer vergleichsweise toleranten Kultur Frauen und Männer, die unter ihrer homosexuellen Orientierung leiden (wie unter anderen sexuellen Orientierungen auch). Entscheidend ist, was der Einzelne aus seiner Sexualität macht, ob er sie in sein Leben integrieren kann oder ob er sie als Belastung und Bedrohung erlebt.
Bisexualität
Sexuelles Interesse an Personen beiderlei Geschlechts. Nur 1–2 % der Menschen bezeichnen sich als bisexuell. Die meisten Bisexuellen berichten in Bezug auf ihre sexuellen Fantasien doch von der Vorliebe für ein Geschlecht. Vorübergehend bi- bzw. homosexuelles Verhalten ist z. B. in Gefängnissen oder während Kriegszeiten ein häufiges Phänomen, wenn das Wunschgeschlecht als Partner nicht zur Verfügung steht.
Aber auch Menschen mit einer grundsätzlich heterosexuellen Orientierung machen im Verlauf ihres Lebens homosexuelle Erfahrungen. Und nicht jeder Mensch, der in seiner Jugend gleichgeschlechtlich interessiert ist, ist dies im Erwachsenenalter immer noch.
Pansexualität
Pansexualität bedeutet, dass sich jemand emotional und sexuell zu Menschen jeden Geschlechts hingezogen fühlt und sich in sie verlieben kann. Im Gegensatz zu bisexuellen Menschen können das bei Pansexuellen neben Männern und Frauen z. B. auch Transgender, Intersexuelle und Zwitter sein. Das Begehren bezieht sich jedoch nur auf erwachsene Menschen, dehnt sich also nicht über Alters- oder Artengrenzen hinweg aus.
Asexualität
Asexualität bezeichnet die Abwesenheit des Verlangens nach sexueller Interaktion überhaupt. Die Asexualität gilt inzwischen neben der Hetero-, Homo- und Bisexualität als 4. Form der sexuellen Orientierung. Asexuelle haben kein Interesse an Sex, können aber wie alle anderen Menschen eine allgemeine Libido haben, d. h. ein spontanes Auftreten sexueller Erregung oder das Bedürfnis nach Masturbation. Asexualität schließt auch Partnerschaft und romantische Anziehungen nicht aus. Viele Asexuelle wünschen sich Beziehungen auf einer für gewöhnlich rein platonischen Basis. Um die öffentliche Akzeptanz bzw. Diskussionen über Asexualität für Außenstehende sowie das Wachstum und die Kommunikation einer asexuellen Gemeinschaft zu erleichtern wurde das Netzwerk AVEN gegründet. Mehr dazu unter www.aven-info.de.
Weiterlesen:
- Was ist Sexualität?
- Geschlechtsidentität
Störungen der Sexualpräferenz
Pädophilie (Pädosexualität)
Pädophilie bezeichnet das primäre sexuelle Interesse an Kindern, die noch nicht die Pubertät erreicht haben. Sie gilt als psychische Störung, sofern dieses Interesse dauerhaft besteht und der Betroffene darunter leidet, oder wenn die Person reale Sexualkontakte mit Kindern anstrebt und auslebt. Betroffen sind fast nur Männer. Weil der aus dem Griechischen entlehnte Begriff Pädophilie wörtlich "Liebe zu Kindern" heißt, wird er von vielen Menschen als verharmlosend und falsch abgelehnt. Der alternative Begriff „Pädosexualität“ hat sich aber bisher noch nicht durchgesetzt.
Körperliche Gewalt wird von Pädophilen nur selten ausgeübt, in der Regel aber psychischer Druck in Form von Drohungen und Gefügigmachung. Die aus dieser psychischen und sexualisierten Gewalt resultierenden Traumatisierungen sind schwer und bestehen oft ein Leben lang.
Pädophilie an sich ist nicht strafbar, wohl aber pädophile Beziehungen und Handlungen. Der Grad der Strafbarkeit hängt vom Alter der Opfer, Art und Häufigkeit der Kontakte und sexuellen Handlungen und vom Altersunterschied zwischen Pädophilem und Kind ab – unterschreitet dieser beispielsweise 5 Jahre, besteht oft keine strafbare Handlung. Entscheidend für die Einstufung der Pädophilie als schwere, behandlungsbedürftige psychische Störung sind drei Faktoren:
• Die extrem ungleiche Objektkonstellation zwischen Erwachsenem und Kind. Diese schließt eine „Wahlfreiheit“ seitens des Kindes für oder gegen eine pädosexuelle Beziehung aus.
• Die hohe Schädlichkeit pädosexueller Beziehungen und Handlungen für betroffene Kinder.
• Die hohe Rückfallquote von straffällig gewordenen Pädophilen. Diese ist mit bis zu 50 % doppelt so hoch wie bei sonstigen Sexualstraftätern. Das heißt: Obwohl sich Pädophile in der Regel der juristischen und moralischen Problematik ihrer sexuellen Neigung bewusst sind, sind Rückfälle sehr häufig.
Behandlungsansätze haben primär das Ziel, (erneute) sexuelle Handlungen an Kindern zu verhindern. Sie umfassen Einzel- und Gruppentherapien zur Stärkung der Impulskontrolle sowie die Gabe von Sexualhormon-Antagonisten und anderen Medikamenten zur Hemmung des Sexualtriebs. Allerdings: die Mehrzahl der Fälle sexuellen Kindesmissbrauchs geht nicht von Pädophilen aus. Zahlreiche Studien belegen dies, zum Beispiel die wissenschaftlich aufgearbeiteten „institutionellen“ Missbrauchsfälle in geschlossenen Erziehungseinrichtungen oder kirchlichen Institutionen. Dort betrug der Anteil der Pädophilen bei den Kindesmissbrauchs-Tätern nur zwischen 2 und 20 Prozent.
Voyeurismus
Als Voyeurismus wird das zwanghafte Bedürfnis bezeichnet, andere Menschen heimlich beim An- oder Auskleiden, Duschen oder bei sexueller Aktivität zu beobachten. Der Betroffene empfindet seine Beobachtungen als erregend.
Voyeurismus an sich ist nicht strafbar. Fotografiert der Voyeur seine "Opfer" und gibt die Aufnahmen an Dritte weiter oder stellt sie ins Internet, macht er sich strafbar wegen "Verletzung des höchstpersönlichen Lebensbereichs durch Bildaufnahmen".
Exhibitionismus
Exhibitionisten leiden unter dem zwanghaften sexuellen Verlangen, ihre Geschlechtsteile öffentlich anderen Personen zu zeigen oder in deren Gegenwart sexuelle Handlungen vorzunehmen. In der Regel nähern sich Exhibitionisten ihren Opfern nicht.
Exhibitionistische Handlungen sind strafbar mit Geldstrafe oder bis zu einem Jahr Gefängnis.
Fetischismus
Beim Fetischismus lösen unbelebte Objekte sexuelle Erregung aus. Oft handelt es sich dabei um Dinge, die dem begehrten Geschlecht zugeordnet werden, z. B. Schuhe, Unterwäsche oder Kleider. Im weiteren Sinne zählen auch Körperteile dazu, z. B. Füße.
Fetischismus ist nicht strafbar und gilt im neuen ICD-11, der weltweiten Klassifikation der Krankheiten, auch nicht mehr als Krankheit.
Sadismus, Masochismus und Sadomasochismus
Als Sadist gilt, wer (sexuelle) Lust empfindet, wenn anderen Menschen Schmerzen zugefügt wird, sie unterdrückt, gefesselt oder sie sonstwie gedemütigt werden. Sadistisches Verhalten kann einvernehmlich erfolgen oder durch Gewalt erzwungen werden – was aus medizinischer wie aus strafrechtlicher Sicht zu unterscheiden ist.
Der Gegenspieler zum Sadismus ist der Masochismus. Betroffene empfinden es als (sexuell) lustvoll, Schmerzen oder Demütigungen zu erleiden. Steht nicht die sexuelle Erregung im Vordergrund, handelt es sich beim Masochismus um eine Persönlichkeitsstörung. Masochismus kann lebensgefährlich sein. Die psychotherapeutische Behandlung von Patienten mit Masochismus gilt als schwierig.
Sadomasochismus bezeichnet das Zusammenspiel von masochistischem und sadistischem Verhalten. Auch hier ist die Unterscheidung zwischen einvernehmlichem und durch Gewalt erzwungenem Verhalten wesentlich. Medizinisch wird Sadomasochismus entweder als Persönlichkeitsstörung oder als Störung der Sexualpräferenz klassifiziert und behandelt.
Sadismus, Masochismus und Sadomasochismus sind an sich nicht strafbar, wohl aber die Ausübung von Gewalt ohne Einvernehmen. Auch wenn es trotz Einwilligung zur Körperverletzung kommt, ist diese strafbar.
Wann hilft die Sexualmedizin?
Bei der Komplexität des Themas Sexualität ist es schwierig, eine Störung der (partnerschaftlichen) Sexualität richtig zu verstehen und zu deuten. Der Laie, so „erfahren" und reflektiert er sich in Sachen Sex auch einschätzen mag, stößt schnell an die Grenzen der Selbsthilfe – und das ist der Ausgangspunkt der modernen Sexualmedizin: dem Paar, das an seiner Sexualität leidet, in einem geschützten und zugleich professionellen Rahmen, qualifizierte Hilfe anzubieten.
Weiterlesen:
- Was ist Sexualität?
- Ursachen sexueller Funktionsstörungen
Was ist Sexualität?
Wir alle wissen: Sexualität umfasst eine ganze Reihe verschiedener Empfindungen und Handlungen und ist weit mehr als „nur" Geschlechtsverkehr oder eine Körperfunktion, die normal oder gestört sein kann. Sexualität begleitet den Menschen ein Leben lang und ist essenzielles Grundbedürfnis und Teil unserer Persönlichkeit, dem wir, vor allem im Rahmen einer Beziehung, viel Bedeutung beimessen.

Körperliche, psychische und soziale Faktoren
Unser sexuelles Erleben und Verhalten beruht auf einem Zusammenspiel von
- Körperlichen Faktoren, wie der Empfindung von Berührungen, der sexuellen Erregbarkeit, dem eigenen Körpergefühl und dem Wechselspiel von Hormonen. Krankheiten, die Einnahme von Medikamenten, hoher Alkohol-, Zigaretten- oder Drogenkonsum beeinflussen unser sexuelles Erleben und können zu sexuellen Störungen führen.
- Psychischen Faktoren, ob wir angespannt, verliebt, verärgert oder ausgeglichen sind; ob wir unter Versagensängsten oder zu hohem Erwartungs- und Leistungsdruck z. B. bei (noch) fehlender sexueller Erfahrung leiden.
- Sozialen Faktoren, also dem Umfeld von Kultur und Gesellschaft, z. B. wie man von den Eltern erzogen wurde, ob man über seine sexuellen Erfahrungen, Wünsche und Probleme (mit dem Partner) spricht, ob Sex vor der Ehe gesellschaftlich toleriert wird, man sich in der Öffentlichkeit freizügig zeigt, in der Schule aufgeklärt wurde oder ob alles ein großes Tabuthema ist.
Wie sehr Sexualität oder das, was man als sexuell anregend empfindet, letztendlich von der Kultur abhängt, in der man aufgewachsen ist, zeigt sich z. B. darin, dass die Männer in China die Füße potenzieller Sexualpartnerinnen extrem sexy finden, in Europa hingegen die weiblichen Brüste einen hohen Stellenwert einnehmen. In Afrika wiederum spielt für sexuelle Anziehungskraft von Frauen vor allem ihr Gesäß eine Rolle.
Aber auch die in den Medien vorgegebenen Rollenmuster und Maßstäbe, wer und was sexuell attraktiv ist (und was nicht), prägen das gesellschaftliche und eigene Bewusstsein von Sexualität. Als extremstes Beispiel ist hier sicherlich der heutzutage herrschende Schlankheitswahn und -druck zu nennen, während vor einigen Jahrhunderten die heute als „dick" geltenden Frauen dem Schönheitsideal entsprachen.
Des Weiteren unterscheidet man in der Sexualmedizin verschiedene Dimensionen der Sexualität, die in enger Wechselbeziehung stehen, nämlich die beziehungsorientierte Dimension, die reproduktive Dimension und die Lustdimension.
Weiterlesen:
- Sexuelle Orientierung
- Wann hilft die Sexualmedizin?