Eltern und Kind
Die normale Geburt
Berechnung des voraussichtlichen Geburtstermins
Die durchschnittliche Dauer einer gesunden Schwangerschaft beträgt:
- 266 Tage (= 38 Wochen) ab dem Zeitpunkt der Befruchtung
- 280 Tage (= 40 Wochen) ab dem ersten Tag der letzten Menstruation
Bitte beachten: Da der Zeitpunkt der Befruchtung oft nicht bekannt ist, hat sich unter Ärzten und Hebammen die zweite Zählweise durchgesetzt. Entsprechend befindet sich die Schwangere zum Zeitpunkt der ausbleibenden Regelblutung – dann, wenn die Frau den ersten Schwangerschaftstest durchführt – bereits in der vierten oder fünften Woche.
Für Schwangere wie Ärzte gleichermaßen interessant ist die Errechnung des mittleren Geburtstermins. Diese funktioniert nach der so genannten Naegele-Regel:
Entbindungstermin = Datum des 1. Tages der letzten Menstruation + 7 Tage - 3 Monate + 1 Jahr +/- X (X steht für die Abweichung vom 28-tägigen Zyklus in Tagen)
Beispiel: War der 1. November 2007 der erste Tag der letzten Regelblutung, und hatte die Frau eine durchschnittliche Zyklusdauer von 30 Tagen, so errechnet sich der voraussichtliche Entbindungstermin folgendermaßen:
Schritt 1: 1. November 2007 + 7 Tage = 8. November 2007
Schritt 2: 8. November 2007 - 3 Monate = 8. August 2007
Schritt 3: 8. August 2007 + 1 Jahr = 8. August 2008
Schritt 4: 8. August 2008 + 2 Tage = 10. August 2008
Die meisten Kinder werden nicht genau am errechneten Tag, sondern innerhalb eines Zeitraums von zehn Tagen vor bis zehn Tagen nach dem errechneten Termin geboren.
Beziehungsaufbau von Eltern und Neugeborenem
Nach der notwendigen medizinischen Versorgung sind Mutter, Vater und Kind an der Reihe. Bonding (bond = binden) bezeichnet das gegenseitige Kennenlernen und Sich-aneinander-Gewöhnen von Kind und Eltern. Berühren, Riechen und Anschauen sind wichtig, weil hier die Wurzeln für die Beziehung zwischen Eltern und Kind gelegt werden.
Das Kind hat dafür ein wunderbares Verhaltensrepertoire im wahrsten Sinne des Wortes in die Wiege gelegt bekommen: Es ist in den ersten 40–60 Minuten nach der Geburt äußerst wach und aufmerksam, sieht die Eltern direkt an, schmiegt sich an ihre Körper und sucht instinktiv nach der Brust. Auch für die Stillbeziehung hat das erste Anlegen und die Phase nach der Geburt immense Bedeutung. In dieser Zeit sollten sich Mutter und Vater Ruhe und eine angenehme Atmosphäre gönnen – wann immer möglich, respektiert eine gute Geburtsklinik diesen Wunsch. Wer Fragen oder Angst hat, „etwas falsch zu machen“ (was übrigens kaum vorkommt), dem hilft die Hebamme weiter.
Die amerikanischen Kinderärzte Marshall Klaus und John Kenell veröffentlichten 1973 gemeinsam mit der Psychotherapeutin Phyllis Klaus eine damals Aufsehen erregende Studie zur frühen Mutter-Kind-Beziehung, die zeigte, dass der Kontakt zwischen Mutter und Kind in den ersten drei Tagen nach der Geburt das spätere Fürsorgeverhalten eindeutig positiv beeinflusst. Aufgrund dieser Erkenntnisse wurde die strikte Trennung von Mutter und Kind, die damals in den Kliniken üblich war, aufgegeben. Die Wissenschaftler definierten Bonding als die „Gefühlsverbindung der Eltern zu ihrem Kind“. Mittlerweile wird der Begriff allerdings meist für den Prozess verwendet, durch den die Eltern-Kind-Bindung zustande kommt.
- Geben Sie Ihrem Kind in den ersten 30 Minuten nach der Geburt Gelegenheit, die Brust und die Brustwarze zu berühren.
- Legen Sie das Kind an – so bekommt es die Erstmilch, Kolostrum, die neben essenziellen Eiweißen und Fettsäuren viele Mineralstoffe enthält.
- Halten Sie Hautkontakt mit dem Kind.
Rooming-In
Wenn Sie können und wollen, ist Rooming-In, also das Behalten des Kindes im Zimmer der Mutter, eine gute Möglichkeit, die Beziehung zum Kind zu festigen. War die Geburt sehr anstrengend oder sind Sie einfach sehr ruhebedürftig, sollten Sie sich aber nicht scheuen, das Kind in die Obhut der Kinderschwestern zu geben – und das ohne schlechtes Gewissen.
So wichtig die ersten Stunden und Tage nach der Geburt sind – Neugeborene sind zum Glück auch flexibel: Bonding ist beim Menschen nicht an eine kurze prägende Lebensphase gebunden, sondern ist vor allem ein sozialer Prozess.
Dies zeigen etwa Adoptionen, bei der sehr wohl gelingende Bindungen entstehen – selbst wenn diese Bindung bei der Adoption älterer Kinder erst viele Jahre nach der Geburt zustande kommt. Kontinuität, Verlässlichkeit und Aufrichtigkeit in der Zuwendung dem Kind gegenüber sind entscheidend für eine tragfähige Beziehung.
Die Geburtsphasen
Die Geburt unterteilt man in drei Phasen: Die Eröffnungsphase, die Austreibungsphase und die Nachgeburtsphase.
Eröffnungsphase
Die Eröffnungsphase dauert vom Geburtsbeginn bis zur kompletten Öffnung des Muttermunds auf etwa zehn Zentimeter. Pro Stunde sollte sich der Muttermund um einen Zentimeter öffnen. Während der Eröffnungsphase erhöht sich die Frequenz der Eröffnungswehen langsam auf 2–3 Wehen in zehn Minuten, die Wehen dauern 30–60 Sekunden. Auch ihr Rhythmus wird regelmäßiger. Die Eröffnungsphase dauert bei Erstgebärenden 8–12 Stunden, bei Mehrgebärenden meist 4–8 Stunden.
Bei Frauen, die das erste Kind bekommen, verkürzt sich zuerst der Gebärmutterhals, bevor sich der Muttermund öffnet, bei Frauen, die bereits eine Geburt hinter sich haben, laufen die Vorgänge parallel ab.
Während dieser Zeit drückt der Kopf des Kindes immer stärker auf die Fruchtblase, normalerweise bis diese reißt (Blasensprung). Die Fruchtblase kann aber auch schon vor Wehenbeginn oder in jeder anderen Geburtsphase springen. Manchmal bleibt die Fruchtblase sogar bis zur Geburt des kindlichen Kopfes bestehen („Glückshaube“).
Im Verlauf der Geburt kann es sinnvoll sein, die Fruchtblase zu öffnen (Amniotomie). Dazu benutzt man beispielsweise einen Handschuh oder einen kleinen Plastikstift mit Widerhaken. Die Öffnung der Fruchtblase in der Eröffnungsphase verstärkt die Wehen und erhöht damit den Druck auf den Muttermund, sodass sich dieser schneller öffnet. In dieser Phase beschleunigt die Amniotomie die Geburt. Wenn die Fruchtblase später, in der Austreibungsphase, nicht von selbst platzt, empfinden die meisten Frauen eine Amniotomie als Erleichterung: Sie sorgt dafür, dass das im Geburtskanal zusätzlich Platz beanspruchende Fruchtwasserpolster ablaufen kann.
Das letzte Drittel der Eröffnungsphase bezeichnet man auch als Übergangsphase. Die Wehen kommen schneller hintereinander, werden stärker und der Schmerz wird meist intensiver. Während dieser Phase tritt der Kopf des Kindes tief durch das knöcherne Becken der Mutter. Dazu muss das Kind eine 90°-Drehung machen: Es landet am Ende der Eröffnungsphase im so genannten „tiefen Geradstand“, wobei in 95 % der Geburten das Kind mit dem Rücken zur Bauchdecke der Mutter zeigt.
Am Ende der Eröffnungsphase lässt sich die kleine Fontanelle von der Hebamme gut tasten – die kleine Fontanelle ist der Teil des kindlichen Hinterkopfs, an dem der Schädelknochen noch nicht zusammengewachsen ist.
Austreibungsphase
Austreibungsphase heißt der Zeitraum zwischen der vollständigen Muttermundöffnung und der Geburt des Kindes. Sie dauert ungefähr eine Stunde, bei Frauen, die bereits Kinder geboren haben, ist sie meist kürzer. Zuerst richtet sich der Kopf des Kindes auf der Beckenbodenmuskulatur so aus, dass er gut in den Eingang des Geburtskanals passt.
Das Becken der Mutter, die Gebärmutter, die Scheide und der Beckenboden bilden den Geburtskanal, den man sich als quer-oval am Beckeneingang, am Beckenausgang längs-oval und am Ende mit einem „Knick“ nach oben vorstellen muss. Die Weite des Beckeneingangs gibt vor, ob eine normale Geburt überhaupt möglich ist („gebärfähiges Becken“). Glücklicherweise lockern sich aber durch die Schwangerschaftshormone die Knochenverbindungen im Beckenring der Mutter, sodass dieser sich um einige – manchmal entscheidende – Millimeter aufweitet. Während der Geburt passt sich das kindliche Köpfchen durch Drehungen an den Geburtskanal an und erleichtert so den Durchtritt durch die Scheide.
Ist der Kopf des Kindes entsprechend tief im Geburtskanal, drückt er auf den mütterlichen Damm. Dies löst reflektorisch bei der Mutter Pressdrang aus. Erst jetzt kann und soll die Mutter durch Mitpressen die Geburt unterstützen – vorher ist es ungünstig, weil zu frühes Pressen den noch nicht verstrichenen Muttermund zusammendrückt und so ein Muttermundödem begünstigt: Durch den unwillkürlichen Pressdrang drückt der Kopf des Säuglings immer stärker auf den Muttermund, das Blut staut sich und es kommt zu einer Schwellung. Bei der normalen Geburt gelingt es der Mutter, in ungefähr zehn Presswehen das Kind zu gebären.
Gelingt dies nicht, und droht die Mutter zu erschöpfen – sogenannter Geburtsstillstand – versuchen Arzt und Hebamme zunächst, die Kraft der Wehen mit ihren Händen oder mit einem um den Bauch der Mutter geschlungenen Tuch zu verstärken. Reicht auch dies nicht, sind geburtshilfliche Instrumente wie die Saugglocke (Vakuumextraktion) oder Geburtszange (Forcepsextraktion, Zangengeburt) notwendig. Beide Methoden ziehen das Kind vorsichtig heraus. Saugglocke und Geburtszange kommen auch dann zum Einsatz, wenn
- das Kind im Geburtskanal stecken bleibt,
- dem Kind Sauerstoff fehlt.
Am Ende muss der Kopf durch den engen Scheidenausgang – dabei kann es zu Einrissen im Bereich hinter der Scheide und vor dem Darmausgang (Damm, Perineum) kommen. Letzteres bezeichnet man als Dammriss. Die Hebamme versucht, durch leichten Gegendruck mit der Hand von außen den Druck des kindlichen Kopfs abzufangen und den Damm vor dem Einreißen zu schützen. Wenn klar wird, dass der Damm die Geburt nicht aushält, z. B. bei einer Steißgeburt, besteht die Möglichkeit eines Dammschnitts, der sich für gewöhnlich leichter nähen lässt und leichter heilt als ein unkontrollierter Riss, da es nur beim Nähen eines Dammschnitts gelingt, die Wundränder exakt passend aneinander zu nähen und so optimale Heilungsbedingungen zu schaffen.
Nachgeburtsphase
Die Nachgeburtsphase (Plazentaphase) dauert 10–30 Minuten von der Abnabelung des Kindes bis zur Lösung des Mutterkuchens von der Gebärmutterinnenwand. Dabei wird die Geburt des Mutterkuchens durch leichten, kontinuierlichen Zug an der Nabelschnur unterstützt (cord traction). Dass es bei der Lösung des gut durchbluteten Mutterkuchens blutet, ist normal – Blutungen von 300 ml sind kein Grund zur Sorge.
Die Geburt ist erst beendet, wenn der Mutterkuchen als Nachgeburt „entwickelt“, das heißt vollständig aus dem Geburtskanal herausgepresst oder -gezogen wurde. Die Hebamme begutachtet genau, ob der ganze Mutterkuchen und alle Eihäute da sind, denn bereits ein mandelgroßes Rest Mutterkuchen in der Gebärmutter kann dazu führen, dass sich die Gebärmutter nach der Geburt nicht ausreichend zusammenzieht (Uterusatonie). Dadurch kann es nachfolgend – auch noch Wochen später – zu starken und lebensgefährlichen Infektionen und Blutungen kommen.
Wenn der Mutterkuchen nur unvollständig ausgestoßen wurde, muss der Frauenarzt die Reste – eventuell in Kurznarkose – manuell lösen (Nachräumung) und vorsichtig eine Ausschabung vornehmen.
Die Vorboten der Geburt
Nach dem momentanen Wissensstand geht man davon aus, dass das Ungeborene selbst eine Art hormonelles „Startsignal“ für den Geburtsbeginn gibt. Die bevorstehende Geburt kündigt sich oft mit dem so genannten Zeichnen an: Damit ist der Abgang eines Schleimpfropfs gemeint, der während der Schwangerschaft den Muttermund verschlossen und das Ungeborene vor aufsteigenden Infektionen geschützt hat. Der Schleimpfropf kann wässrig, schleimig oder auch blutig sein. Wenn er abgeht, bedeutet das, dass sich der Muttermund und der Gebärmutterhals darauf vorbereiten, sich für die Geburt zu öffnen. Der Pfropf hat mit dem Abgang von Fruchtwasser aber zunächst noch nichts zu tun.
Richtig los geht die Geburt dann mit dem Fruchtwasserabgang. Das Fruchtwasser kommt oft schwallartig und lässt sich im Gegensatz zu Urin nicht zurückhalten: Wenn die das Kind umhüllende Fruchtblase platzt, fließt das Fruchtwasser ungehindert durch die Öffnung des Gebärmutterhalses durch den Muttermund und durch die Scheide nach außen. Allerdings kann das Reißen der Fruchtblase auch weit unauffälliger sein – das Fruchtwasser geht dann tröpfchenweise ab. Wenn der Verdacht besteht, dass die Fruchtblase geplatzt ist, sollte man am besten gleich zum Arzt oder zur Hebamme gehen. Weil das Fruchtwasser einen anderen pH-Wert hat als Urin oder der Schleimpfropf, kann man z. B. über ein Teststäbchen feststellen, ob es sich um Fruchtwasser handelt.
Wehen bezeichnen das rhythmische Zusammenziehen der Gebärmutter – das je nach Schwangerschafts- oder Geburtsphase in sehr unterschiedlicher Frequenz, Dauer und Stärke auftritt. Man unterscheidet folgende Formen (geordnet in zeitlicher Abfolge): 3–4 Wochen vor der Geburt treten meist Senkwehen auf, die dafür sorgen, dass sich der Kopf des Kindes fest in den Beckeneingang legt. In den letzten Tagen vor der Geburt zeigen sich die Vorwehen. Sie können mehrmals pro Stunde spürbar werden und sind mehr oder minder schmerzhaft. Die Eröffnungswehen leiten die eigentliche Geburt ein. Sie zeigen den Beginn der Eröffnungsphase an und führen zu einer Verkürzung und Öffnung des Gebärmutterhalses. Die Eröffnungswehen gehen zu Beginn der Austreibungsphase der Geburt in die Presswehen über, die das Kind aus dem Mutterleib austreiben.
Erstversorgung von Neugeborenen
Die Erstversorgung des Neugeborenen liegt bei gesunden Neugeborenen in der Hand der Hebamme oder des Geburtshelfers, bei gefährdeten Säuglingen in der Hand des Kinderarztes.
Das Kind kommt aus der 37 °C warmen Gebärmutter in eine Umgebung, die fast 20 °C kälter ist. Um einer Auskühlung vorzubeugen, wird es deshalb abgetrocknet und in warme Tücher gehüllt. Kann die Mutter das Kind noch nicht selbst in den Arm nehmen, kommt es in die Arme des Partners oder ins Wärmebettchen.
Den Zustand des Kindes und seine Reife dokumentiert man mit dem nach der Bostoner Anästhesistin Virginia Apgar benannten Apgar-Score. Er setzt sich zusammen aus der Beurteilung von Muskelspannung, Herzschlag, Auslösbarkeit von Reflexen, Aussehen (Hautfärbung) und Atmung des Kindes, jeweils nach einer, fünf und zehn Minuten. Entspricht der Wert dem zu erwartenden Zustand (ist also etwa die Haut am ganzen Körper rosig), gibt es zwei Punkte, tut er das mit gewissen Einschränkungen (ist die Haut zwar am Körperstamm rosig, an den Extremitäten aber blau), gibt es einen Punkt, und ist er besorgniserregend (ist also das ganze Kolorit des Neugeborenen blass oder blau), gibt es keinen Punkt.
Die maximal erreichbare Punktzahl (Score) beträgt demnach bei fünf Paramtern zehn Punkte. Kinder mit einem Score über sieben bezeichnet man als „lebensfrisch“. Diese Kinder bedürfen in der Regel keiner besonderen Überwachung mehr und können zusammen mit der Mutter auf die Wöchnerinnenstation.
Erstes Anlegen
Das erste Anlegen des Neugeborenen an die mütterliche Brust ist für die Mütter und Väter oft ein ganz besonderer, kostbarer Lebensmoment. Ein Moment, auf den man monatelang gewartet hat. Doch nun zu den kindlichen Vorgängen: Wenn das Kind zum ersten Mal an der Brust saugt, bewirkt dies die Ausschüttung des Hormons Oxytozin, das das Zusammenziehen der Gebärmutter und damit die Nachwehen fördert. Diese Reaktion ist wichtig, denn dies reduziert den Blutverlust der Mutter in der Nachgeburtsphase und unterstützt das Ausstoßen von eventuell noch in der Gebärmutterhöhle befindlichen Resten des Mutterkuchens.
Erstuntersuchung
Die Erstuntersuchung (U1) findet in den ersten Stunden nach der Geburt statt und soll kindliche Fehlbildungen und Geburtsschäden sowie Störungen der Atmung und/oder des Kreislaufs des Neugeborenen erkennen.
Im Rahmen der Erstuntersuchung prüft der Arzt auch das Vorhandensein der Reifezeichen. Dazu gehören:
- Das Verschwinden der feinen Flaumbehaarung (Lanugobehaarung)
- Eine ausreichend dicke Haut, d. h. die Venen scheinen nicht mehr blau durch
- Eine nicht mehr völlig weiche und biegsame Ohrmuschel
- Das Vorhandensein von Brustwarze und Brustdrüse (sie wachsen durch die Schwangerschaftshormone auch bei Jungen)
- Das Vorhandensein der Kopfbehaarung
- Verschwundene Hautfurchen an den Fußsohlen (Hautfurchen sind typische Kennzeichen von Frühgeborenen)
- Hoden, die bereits im Hodensack liegen bzw. äußere Schamlippen, die die inneren überdecken.
Neugeborenen-Screening
Die Erstuntersuchung wird ergänzt durch das Neugeborenen-Screening, bei dem alle Säuglinge frühestens nach 36 Stunden, spätestens am 5. Tag nach der Geburt auf Stoffwechselerkrankungen untersucht werden (ehemals Guthrie-Test). Der Test ermöglicht, eine Schilddrüsenunterfunktion oder angeborene Enzymstörungen (wie z.B. die Phenylketonurie) zu erkennen. Außerdem wird das Kind auf eine Fehlstellung des Hüftgelenks (Hüftdysplasie) untersucht. In vielen Kliniken ist zudem ein Hörtest üblich.
Im Rahmen der U1 erhält das Neugeborene auch Vitamin-K-Tropfen, um gefährlichen Blutungen vorzubeugen, die bei manchen Säuglingen drohen, deren Leber noch nicht ausreichend reif ist.
In den ersten Tagen nach der Geburt leiden alle Neugeborenen mehr oder weniger unter Gelbsucht. Grund dafür ist, dass die kindliche Leber die Umstellung vom fetalen auf das „normale“ Blut nicht so schnell verkraftet. Es kommt deshalb zu einer Ansammlung des Blutabbauprodukts Bilirubin. Zeigt sich eine sichtbare Gelbfärbung der Haut und insbesondere der Bindehäute, spricht man von Neugeborenenikterus (Neugeborenen-Gelbsucht). Ultraviolettes Licht beschleunigt den Abbau von Bilirubin, weshalb Säuglinge, die einen bestimmten Bilirubin-Grenzwert überschreiten, in eine Art UV-Solarium kommen. Dort werden sie – ausgestattet mit einer lichtundurchlässigen Brille – mit blau erscheinendem UV-Licht behandelt.
Hinterhauptslage und Vorderhauptslage
Die häufigste und „normale“ Geburtslage ist die vordere Hinterhauptlage: Dabei wird das Kind mit dem Hinterkopf zuerst und der Nase in Richtung Darmausgang der Mutter geboren – das Kind beugt sozusagen den Kopf nach unten. Dabei kann das Kind entweder mit dem Rücken nach links (erste vordere Hinterhauptlage) oder nach rechts (zweite vordere Hinterhauptlage) liegen. In dieser Position hat der Kopf des Kindes den kleinsten Durchmesser.
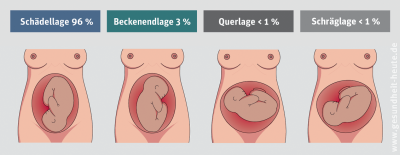
In 1 % der Fälle liegt der kindliche Kopf in der Kreuzbeinhöhle (hintere Hinterhauptlage, auch Sternengucker genannt). Dadurch ist die Rotation („Einstellung“) und das Tiefertreten des kindlichen Kopfes in den Geburtskanal erschwert, so dass eine natürliche Geburt zwar möglich ist, aber oft die Unterstützung durch Saugglocke oder Zange gebraucht wird (oder, um dies zu vermeiden, per Kaiserschnitt entbunden wird).
Ist der Kopf weder gebeugt noch überstreckt (Vorderhauptlage), verzögert sich wegen der größeren Durchtrittsebene der Geburtsablauf deutlich – eine natürliche Geburt ist aber trotzdem möglich, oft allerdings nur mit Unterstützung durch Zange oder Saugglocke (oder, auch hier, vorsorglich per Kaiserschnitt).
Ist der Kopf hingegen überstreckt (Gesichts- bzw. Deflexionslage), d. h. die Stirn oder das Gesicht liegt nach vorne, klappt eine normale Geburt nicht, denn der Kopfumfang ist zu groß, um durch den Geburtskanal zu treten – dann muss das Kind per Kaiserschnitt geholt werden.
Kaiserschnitt auf Wunsch
Der Kaiserschnitt auf Wunsch (Wunschsektio) der Mutter wird immer wieder diskutiert und auch durchgeführt, in Deutschland betrifft dies rund 3500 Geburten pro Jahr. Die wenigsten Eltern wissen jedoch um die zusätzlichen Gefahren: So wächst das Risiko einer anfänglichen Lungenanpassungsstörung des Neugeborenen.
Hinter dem Kaiserschnitt auf Wunsch steht oft die Angst vor langen und schmerzhaften Geburtsverläufen, Verletzungen der Scheide und des Dammbereichs, späterer Harninkontinenz oder der gut gemeinte Wunsch, dem Kind so wenige Risiken wie möglich zuzumuten. Auch die Unversehrtheit des Beckenbodens oder das Umgehen negativer Auswirkungen auf die sexuelle Erlebnisfähigkeit werden in einer Untersuchung als Gründe genannt.
Dass sich diese Erwartungen nicht immer bewahrheiten, zeigen die Ergebnisse einer Studie der Gmünder Ersatzkasse (GEK), in der Frauen nach einer Schnittentbindung nach ihren Erfahrungen befragt wurden. Dabei zeigte sich, dass etwa 60 % meinten, eine Frau solle auf jeden Fall versuchen, ihr Kind auf natürlichem Wege zur Welt zu bringen. Gut die Hälfte kam zu dem Schluss, dass die Folgen des Kaiserschnitts häufig unterschätzt würden. Etwa zwei Drittel befürworteten aber die Freiheit, sich auch ohne medizinischen Grund für eine Kaiserschnittentbindung entscheiden zu dürfen.
Aber auch die Krankenhäuser sorgen dafür, dass immer mehr Kaiserschnitte gemacht werden, denn Kaiserschnitte bringen Auslastung und hohe Pauschalentgelte – bei optimal niedrigen Risiken für die Klinik: Kunstfehlerprozesse wegen Kaiserschnittkomplikationen sind die seltensten von allen geburtshilflichen Eingriffen. Und die Geburtshilfe ist Hochrisikomedizin mit den höchsten Prämien für die ärztliche Haftpflichtversicherung.
Schlechter Tausch für Mutter und Kind
Aus medizinischer Sicht werden durch eine Wunschsektio nur die Risiken der vaginalen Geburt mit den Risiken des Kaiserschnitts eingetauscht. Summa summarum ist dies ein schlechter Tausch:
- Fast alle Frauen, die sowohl eine vaginale Geburt als auch einen Kaiserschnitt erlebt haben, berichten über eine erheblich längere Erholungszeit, bis die Strapazen der Geburt bzw. hier der Geburtsoperation überstanden sind.
- Auch Wundinfektionen in der Bauchdecke sind nicht selten.
- Schließlich werden Frauen nach einem Wunschkaiserschnitt erst später und insgesamt seltener wieder schwanger.
Noch schlechter sieht die Bilanz auf der kindlichen Seite aus:
- Neugeborene leiden dreimal so häufig unter Atemnot in den ersten Lebensminuten und -stunden. Denn Kindern, die auf natürliche Art auf die Welt kommen, wird durch den Geburtskanal das Wasser aus der Lunge gepresst.
- Auch Allergien entwickeln Kaiserschnittkinder viel häufiger. Der Grund für diese erstaunliche Beobachtung liegt wieder im Geburtskanal: Durch ihn kommt die Mundhöhle des Kindes intensiv mit den Keimen der Scheide und damit der Außenwelt in Berührung. Und das scheint für die Reifung des kindlichen Immunsystems eine wichtige Rolle zu spielen.
Medizinische Überwachung während der Geburt
Während der gesamten Geburt ertastet die Hebamme in Abständen von 1–2 Stunden den Muttermund und den Gebärmutterhals. Dabei geht es um drei Dinge:
- Wie weit ist der Muttermund schon offen? Der Muttermund am scheidennahen Ende des Gebärmutterhalses ist normalerweise geschlossen und sieht aus wie ein kleiner Donut mit einem winzigen Loch in der Mitte. Im Verlauf der Geburt öffnet sich der Muttermund von zunächst 1–2 cm auf 10 cm am Schluss der Eröffnungsphase. Der anfangs wulstige Muttermund wird flach und ist nicht mehr zu tasten („verstrichen“). Die Hebamme kann durch Spreizen von Zeige- und Mittelfinger den Muttermundrand tasten und so den Geburtsfortschritt kontrollieren. Mit „2 cm“ oder „4 cm“ ist also die Öffnungsweite des Muttermunds gemeint.
- Wie viel vom Gebärmutterhals ist noch zu tasten? Vor der Geburt ist der Gebärmutterhals etwa 4 cm lang – kurz vor und während der Geburt verliert er seine Festigkeit, das Kind drückt ihn von oben auf und der Gebärmutterhals „verstreicht“.
- Wie tief ist das Kind bereits im Becken? Über die vaginale Untersuchung lässt sich auch ertasten, wie tief im Becken das Kind steckt. Nach dem Blasensprung kann man auch anhand der Schädelnähte und der Fontanelle des Kindes dessen Geburtslage ermitteln. Weil aber nach dem Blasensprung die Gefahr von Infektionen steigt, wird die vaginale Untersuchung nur dann, wenn es unbedingt sein muss, und unter möglichst keimarmen Bedingungen mit sterilen Handschuhen durchgeführt.
Medizintechnische Überwachung
Basis der [klinischen] Geburtsüberwachung ist die Kardiotokografie (CTG, Kardiotokogramm). Das CTG ist wenig invasiv, nicht schmerzhaft und hilft, Notfall- oder Gefahrensituationen rechtzeitig zu erkennen. Das CTG ist ein Herzton-Wehen-Schreiber, der über zwei auf dem Bauch befestigten Messfühler die Wehenstärke und die kindliche Herzschlagfrequenz misst und auf einem Papierstreifen dokumentiert.
Viele Kliniken setzen mittlerweile auch ein Telemetrie-CTG ein. Dabei entfällt die Verkabelung der Mutter, weil die CTG-Signale über einen kleinen Sender an das CTG-Gerät geleitet werden. Ohne Kabel ist die Mutter nicht mehr ans Bett gefesselt und hat Bewegungsfreiheit. Sie kann sie dazu nutzen, den normalen Geburtsfortgang zu beschleunigen, indem sie spazieren geht.
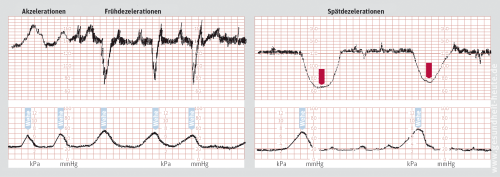
Weist das CTG auf einen Sauerstoffmangel des Kindes hin, wird mit der Fetalblutanalyse die Sauerstoffsättigung des kindlichen Bluts gemessen: Dem Kind wird zur Feststellung der Sauerstoffsättigung durch Anritzen der Kopfhaut eine kleine Blutprobe entnommen. Bei der anschließenden Blutgasanalyse ist dann der pH-Wert entscheidend: Während er bei Erwachsenen und Kleinkindern zwischen 7,37 und 7,43 liegt, sinkt er beim Kind während der Geburt bis auf 7,25 ab. Dies ist völlig normal. Grenzwertig sind pH-Werte zwischen 7,15 und 7,25. Eindeutige Gefährdung besteht bei einem kindlichen pH-Wert unter 7,10.
Papa im Kreißsaal – ja oder nein?
Anfang der 1970er Jahre war der werdende Vater im Kreißsaal die Ausnahme. Nur etwa jeden fünften Mann zog es zur Geburt des gemeinsamen Kindes an die Seite seiner Frau. Die Übrigen wären nicht im Traum auf diese Idee gekommen – es war einfach nicht üblich. Heute ist dagegen von Anfang an in den meisten Fällen klar: Der Vater muss dabei sein – muss er?
Im Zuge der sich neu definierenden Geschlechterrollen sind heutzutage neun von zehn Männern bei der Geburt anwesend und erleben mit, was jahrhundertelang als reine Frauensache galt. Und nicht selten berichten sie hinterher von dem Moment, als ihr erstes Kind das Licht der Welt erblickt hat, als dem großartigsten in ihrem Leben.
Aber es gibt ernst zu nehmende Kritik an dieser Geburtspraxis. Der französische Mediziner Michel Odent, Vorreiter der sanften Geburt, der vor 30 Jahren die Entbindung im Wasser propagierte, resümiert inzwischen: Väter im Kreißsaal sind häufig ein Hindernis. Im Bemühen, der Partnerin Schmerz zu ersparen, lenke der Mann die Frau von der schwierigen Aufgabe des Gebärens ab. Hilflos redet der stark angespannte Mann auf die Frau ein, fragt, was in ihr vorgeht und zwingt sie so, mit der intellektuellen Seite ihres Gehirns präsent zu bleiben. Doch das erschwert die Geburt, denn der Geburtsakt erfordert ein ungehemmtes Hören auf den Körper. Jedes Ansprechen des Verstands kann den Wehenverlauf stören. Zudem lässt sich die Frau von der Angst des Partners ablenken und fühlt sich für sein Wohl noch mitverantwortlich. Die Folge: Frauen verlangen öfter nach Schmerzmitteln. Und auch die Rate von Kaiserschnitten ist mit dem Einzug der Männer in die Kreißsäle gestiegen.
Bei einer Befragung englischer Mütter gaben 41 % an, sie hätten im Nachhinein lieber auf die Anwesenheit ihres Mannes verzichtet, weil er der Situation nicht gewachsen schien und sie zu sehr um ihn besorgt waren.
Viele Ärzte und Hebammen betonen aber auch, wie positiv sich das Miteinander von Mann und Frau im Kreißsaal gestalten kann. Gut sei jedoch, wenn ein Paar im Vorfeld abmacht, die Geburt nicht um jeden Preis gemeinsam durchzustehen.
Für Hebammen und Ärzte ist es heutzutage schwierig, einen Mann aus dem Kreißsaal zu schicken, selbst wenn sie sehen, dass es für die Frau besser wäre. Der nunmehr über 70-jährige Michel Odent rät den Hebammen zum Eingreifen: „Schickt die Männer zum Kaffeetrinken, wenn sie stören.“ Der werdende Vater in der Nähe, aber nicht unbedingt und die ganze Zeit im Kreißsaal dabei, ist für viele Paare unter Umständen die passendere Alternative.
Schmerzbekämpfung während der Geburt
Schmerzen während der Geburt sind eine normale Reaktion des Körpers und gehören wohl oder übel zum Kinderkriegen. Zu wissen, dass sich dieser Schmerz notfalls bekämpfen lässt, nimmt schon vielen Frauen die Angst davor, sodass während der Geburt keine Schmerzbekämpfung mehr nötig ist.
Letztendlich gibt es aber für jede Frau einen Schmerzlevel, der als unerträglich empfunden wird – und der ist weniger vom eigenen Willen abhängig, als von der Anatomie – sprich wie groß der Kopf im Vergleich zum mütterlichen Becken ist – und davon, wie erschöpft die Gebärende ist. Aber auch die Schmerzempfindlichkeit der Beckenregion schwankt stark von Frau zu Frau. Der Geburtsschmerz besteht dabei aus drei Komponenten, dem
- Eigentlichen Wehenschmerz
- Schmerz durch die Weitung des Muttermunds
- Schmerz durch die enorme Dehnung des ganzen Beckenbodens und der Scheide.
Gerade Erstgebärende können deshalb kaum abschätzen, wie „schlimm“ es werden wird, daher ist die beste Methode möglicherweise die, nicht mit festen Vorstellungen in den Kreißsaal zu gehen. Jede gute Hebamme wird von sich aus erklären, dass die Entscheidung für oder gegen Schmerzbekämpfung jederzeit revidiert werden kann.
PDA
Zur Schmerzausschaltung während der Geburt eignen sich verschiedene Methoden:
Die PDA (Periduralanästhesie) ist heute die wichtigste Methode der Schmerzausschaltung. Sie ist sehr sicher, gravierende Nebenwirkungen gibt es praktisch nicht. Die PDA kommt zum Einsatz auf Wunsch der werdenden Mutter, besonders bei starken Schmerzen, einer notwendigen Geburtseinleitung und Risikogeburten, aber auch bei absehbarer Saugglocken- oder Zangengeburt und beim Kaiserschnitt. Dabei schiebt meist der Anästhesist über eine Hohlnadel einen dünnen Katheter in den Wirbelkanal. Nach Befestigung des Katheters mit Pflastern spritzt er ein lokales Betäubungsmittel in den Wirbelkanal, was nach einer Wartezeit von maximal 30 Minuten den Schmerz sehr wirksam ausschaltet. Auch kann das Betäubungsmittel immer wieder nachgespritzt werden. Allerdings kommt es zu einer durch die Anästhesie bedingten Schwäche der Beine, sodass ein Herumlaufen der Mutter oft nicht möglich und die freie Beweglichkeit stark eingeschränkt ist.
Neuesten Erkenntnissen zufolge hilft die PDA auch geburtsbedingter Inkontinenz vorzubeugen. Offenbar schützt sie die Beckenbodenmuskulatur und verhindert so Schäden wie das Absenken der Blase, eine häufige Ursache für unkontrollierten Harndrang nach der Geburt.
Alternativen zur PDA
Krampflösende Medikamente (Spasmolytika) können gegen Verspannungen helfen. Das dafür häufig angewendete Mittel Buscopan® hat zwar kaum Nebenwirkungen, ist aber auch nicht besonders wirksam. Beruhigungsmittel werden kaum noch eingesetzt, da sie zu lange wirken. Besser sind Opiate, zum Beispiel Pethidin (Dolantin®) oder Tramadol (Tramal®) – ihr Nachteil ist allerdings, dass sie nicht nur die Mutter beruhigen, sondern bei Mutter und Kind den Atmungsanreiz verringern. Der Fachausdruck, den Mediziner hierfür gebrauchen, heißt Atemdepression. Die Gefahr der Atemdepression ist allerdings beherrschbar, weil es ein hochwirksames Gegenmittel gibt, z.B. Naloxon. Opiate führen bei vielen Gebärenden zu Übelkeit.
Pudendusblock (Pudendusanästhesie): Die Hemmung des schmerzleitenden Nervus pudendus unterdrückt den Schmerz von Damm, Scheide und Beckenboden. Dazu führt der Arzt eine betäubende Spritze über die Scheide an den Pudendusnerv. Der Wehenschmerz bleibt aber unbeeinträchtigt, der Pudendusblock wird deshalb v. a. bei Dammschnitten und bei der Naht vom Dammrissen eingesetzt.
Schräg- und Querlage
Schräg- und Querlage des Ungeborenen: Selten liegt das Kind nicht längs in der Gebärmutter, sondern schräg oder gar quer. Dies kann passieren, wenn das Kind zu viel oder aber zu wenig Bewegungsfreiheit in der Gebärmutter hatte.
Die Querlage kann die Durchblutung des Mutterkuchens verringern und damit die Versorgung des Kindes einschränken. Ist die Fruchtblase noch nicht gesprungen, kann – unter Bereitschaft für einen Kaiserschnitt – versucht werden, das Kind in die richtige Lage zu drehen. Ansonsten wird 2–3 Wochen vor dem errechneten Geburtstermin ein Kaiserschnitt nötig.
Steißlage
Steißlage (Beckenendlage, BEL): Während der Schwangerschaft liegt das Kind normalerweise mit dem Kopf nach oben in der Gebärmutter. Bis zur 32. Schwangerschaftswoche haben sich schon 80 % der Kinder mit dem Kopf nach unten „eingestellt“, wie die Geburtshelfer sagen, und bis zum Geburtstermin weitere 15 % – aber eben nicht alle: Etwa 4 % der Geburten erfolgen in Steißlage, d. h. das Kind kommt mit dem Kopf nach oben und dem Steiß nach unten zur Welt (Steißgeburt). Bei Frühgeburten kommt diese Lage mit 10–15 % entsprechend häufiger vor.
Die Geburt bei Steißlage ist aus mehreren Gründen risikoreicher als Geburten, bei denen der Schädel vorangeht:
- Der Steiß dichtet den Geburtskanal nach unten nicht so gut ab wie der größere Kopf, das heißt die Nabelschnur kann am Steiß vorbeirutschen und zum Nabelschnurvorfall führen.
- Die Arme können sich im Geburtskanal „verhaken“ und unter Umständen nur mit Zug gelöst werden – beides kann zur Schädigung der Armnerven führen.
- Der Steiß des Kindes hat einen geringeren Umfang als der Kopf und dehnt den Geburtskanal deshalb nicht genügend – die Geburt des Kopfes wird dadurch erschwert.
- Wird erst der Nabel und danach der Kopf geboren, wird die Nabelschnur zwangsläufig abgedrückt und der Säugling erhält keinen Sauerstoff. Diese Zeit ist die kritischste während einer Steißgeburt: Wird der Kopf nicht innerhalb von 3–5 Minuten geboren, erstickt das Kind oder kann eine schwere Schädigung erleiden.
Wegen dieser Risiken versucht der Geburtshelfer, entweder das Kind ab der 37. Schwangerschaftswoche vor der Geburt aus der Steißlage in eine Schädellage zu drehen (äußere Wendung). Gelingt dies nicht, empfiehlt er – bei Erstgebärenden – den Kaiserschnitt. Als Alternativen zur äußeren Wendung werden die Indische Brücke (Lagerungsübung), Moxibustion (Wärmebehandlung der Akupunkturpunkte), Akupunktur und die Zilgrei-Methode (Atemtechnik) angeboten. Ihre Wirksamkeit ist aber umstritten.
Zweitgebärende können eine normale Geburt bei Kindern in Steißlage anvisieren, wenn:
- Kein Missverhältnis zwischen Größe des Kopfs und Geburtskanal besteht
- Keine Fehlbildungen des Kindes oder besondere mütterliche Risiken bestehen
- Das Kind mehr als 3 500 g wiegt
- Das Kind den Kopf nicht überstreckt und beide Füße nicht gerade nach unten liegen (reine Fußlage).