Eltern und Kind
Hintergrundwissen Schwangerschaft
Beruf und gesetzliche Regelungen in der Schwangerschaft
In Deutschland legt das Mutterschutzgesetz (MuSchG) verbindliche Regeln für den Berufsalltag von Schwangeren fest. Es schränkt die Berufstätigkeit Schwangerer dort ein, wo Mutter oder Kind durch risikoreiche Arbeiten gefährdet würden.
So dürfen Schwangere keine schweren Lasten heben und haben Anrecht auf regelmäßige Ruhepausen in einem speziell dafür eingerichteten Ruheraum. Nacht- und Feiertagsarbeit sowie Überstunden sind (mit Ausnahmen) nicht zulässig.
Das Mutterschutzgesetz bestimmt auch, welche Tätigkeiten in der Schwangerschaft nicht ausgeführt werden dürfen. Besteht für eine Schwangere im Beruf beispielsweise eine starke körperliche Belastung, Strahlen-, Chemikalien-, Unfall- oder Infektionsgefahr, kann ein Beschäftigungsverbot ausgesprochen werden. In der Praxis gelten die stärksten Restriktionen für Angestellte im Gesundheitswesen. So ist der Kontakt mit Blut und mit gesundheitsgefährdenden Stoffen wie Zytostatika unzulässig, ebenso das Arbeiten in der Nähe von Strahlungsquellen in Röntgenabteilungen, Strahlendiagnostik oder Strahlentherapie.

Der Mutterschutz beginnt sechs Wochen vor der Entbindung (eine Weiterbeschäftigung auf ausdrücklichen Wunsch der Mutter ist allerdings möglich) und endet normalerweise acht Wochen nach der Geburt, bei Frühgeburten oder Mehrlingen zwölf Wochen nach der Geburt.
Frauen im Mutterschutz bekommen das Mutterschaftsgeld, das dem Nettogehalt entspricht. Durch die Bestimmungen des Mutterschutzgesetzes darf den Frauen kein finanzieller Nachteil entstehen.
Ein genereller Kündigungsschutz besteht während der gesamten Schwangerschaft, in den ersten vier Monaten nach der Geburt, während der Elternzeit (Erziehungsurlaub) und zwei Monate nach dessen Ende. In der Schweiz legt das Arbeitsgesetz fest, dass Wöchnerinnen in den ersten neun Wochen nach der Geburt nicht arbeiten dürfen. Kündigungsschutz besteht während der Schwangerschaft bis 16 Wochen nach der Niederkunft. Der Anspruch auf Lohnfortzahlung oder Teil-Lohnfortzahlung (Mutterschaftsversicherung) richtet sich nach dem jeweiligen Kanton.
In Österreich ist eine werdende Mutter laut Mutterschutzgesetz verpflichtet, den Dienstgeber über die Schwangerschaft zu informieren. Während der Schwangerschaft und bis vier Monate nach der Entbindung darf keine Kündigung ausgesprochen werden. Sechs Wochen vor bis acht Wochen nach der Entbindung besteht absolutes Arbeitsverbot. Bei Früh- und Mehrlingsgeburten gelten längere Fristen.
Der Sozialversicherungsträger kommt für das „Wochengeld“ auf, das dem Durchschnitts-Nettoverdienst der letzten drei Monate entspricht.
Weiterführende Informationen
- www.schwanger-info.de – Online-Angebot der Bundeszentrale für gesundheitliche Aufklärung (BZgA, Köln): Bietet unter der Rubrik „Schwangerschaft“ u. a. übersichtliche Informationen zum Thema „Rechtliches und finanzielle Hilfen“.
- www.bmfsfj.de – Internetseite des Bundesministeriums für Familie, Senioren, Frauen und Jugend: Hier sind alle aktuellen Richtlinien und Informationen zur Kinder- und Familienpolitik zu finden, z. B. auch zum neuen Elterngeld.
- www.berufstaetige-muetter.de – Internetseite des Verbands berufstätiger Mütter (vbm, Köln): Mit aktuellen Informationen zu Beruf und Beschäftigungsförderung, Kinderbetreuung, Elterngeld, Alleinerziehenden und Familienpolitik einschließlich ausführlicher Link- und Literaturliste; nicht nur für berufstätige Mütter interessant.
Das medizinische Fachgebiet Geburtshilfe
Die Geburtshilfe ist das Teilgebiet derFrauenheilkunde (Gynäkologie), das sich mit der Betreuung der schwangeren und gebärenden Frau sowie der Wöchnerin bis sechs Wochen nach der Geburt befasst. Das medizinische Spezialgebiet für Neugeborene heißt Neonatologie, ein Teilgebiet der Kinderheilkunde.
Rolle und Bedeutung der Hebamme
In der Geburtshilfe arbeiten Frauenärzte eng mit den Hebammen (Geburtshelfern) zusammen. Diese dürfen in Deutschland auch alleine Geburten leiten sowie die Wöchnerinnen und ihre Neugeborenen betreuen. Bei allen Komplikationen müssen sie jedoch einen Arzt hinzuziehen. In den 1960er bis 1980er Jahren waren die Hebammen von den Frauenärzten zunächst zurückgedrängt worden. Die damals fast ausschließlich männliche Frauenärzteschaft wollte den Bereich „Geburt“ alleine bearbeiten und die vielen technischen Errungenschaften der „modernen“ Geburtshilfe ungestört praktizieren.
Bedingt durch die Fehlentwicklungen dieser Art von Geburtshilfe wie der programmierten Geburt, der medikamentös zum „Wunschtermin“ eingeleiteten Geburt und der von vielen Gebärenden als zu technisiert empfundenen Geburtsbetreuung im Krankenhaus hat seitdem eine Gegenbewegung eingesetzt, die in Mitteleuropa zumindest bei der normalen Geburt die Hebamme wieder als zentrale Ansprechpartnerin der Gebärenden etabliert hat.
Auch beim Thema Stillberatung ist die Kompetenz der Hebammen inzwischen wieder unumstritten. Außerdem gehen in letzter Zeit eine Reihe von Geburtskliniken wieder verstärkt auf dieses Thema zu und sorgen für ausgebildete Laktationsberaterinnen vor Ort. Meist sind dies Hebammen oder Krankenschwestern, vereinzelt auch Ärzte.
Weitere Fachberufe
Zur optimalen Versorgung während und nach der Geburt ist ferner die Zusammenarbeit mit anderen Fachdisziplinen erforderlich:
- Für moderne Methoden der Schmerzbekämpfung steht in der Regel ein Narkosefacharzt (Anästhesist) zur Verfügung.
- In den letzten Minuten einer Problemgeburt ist auch ein Kinderarzt zugegen, um das gefährdete Neugeborene sofort qualifiziert versorgen zu können.
- Während des Klinikaufenthalts versorgen Kinderkrankenschwestern und -pfleger das Neugeborene.
Der Mutterkuchen
Der Mutterkuchen (Plazenta) ist ein Wunder der Natur: Er koppelt den mütterlichen Blutkreislauf mit dem des Kindes. Durch ihn gelangen Sauerstoff, alle Nährstoffe, aber auch Abwehrstoffe von der Mutter zum Kind, ohne dass das mütterliche Blut mit dem kindlichen Organismus direkt in Berührung kommt. Denn dies hätte tödliche Abstoßungsreaktionen zur Folge, da Mutter und Kind trotz ihrer Verwandtschaft immunologisch völlig unterschiedliche Organismen sind.
Damit der Austausch funktionieren kann, ist der Mutterkuchen zweigeteilt – in einen mütterlichen und einen kindlichen Teil. Aus den Blutgefäßen der Mutter fließt mit Nährstoffen und Sauerstoff angereichertes Blut in viele winzige Kanalbecken des Mutterkuchens (intervillöse Räume).
Der kindliche Anteil enthält gewebige Ausstülpungen (Zotten), die in diese Kanalbecken hineinragen. Kleinste Blutgefäße der Zotten nehmen Nährstoffe und Sauerstoff wie ein Schwamm aus den Kanälen auf.
Damit ein Blutkreislauf zustande kommt, gibt es drei Blutgefäße, zwei Nabelarterienund eine Nabelvene. Diese befinden sich in der Nabelschnur, die den Mutterkuchen mit dem Kind verbindet. Das sauerstoff- und nährstoff reiche Blut der Zotten vereinigt sich in der Nabelvene und gelangt von dort unter Umgehung der Leber in den Blutkreislauf des Kindes. Die beiden Arterien führen das nährstoff- und sauerstoffarme Blut des Embryos zurück zu den Zotten. Die Nabelschnur ist also nicht direkt an ein Blutgefäß der Mutter angeschlossen.
Der Mutterkuchen produziert darüber hinaus das Schwangerschaftshormon Beta-HCG und ab dem 4. Schwangerschaftsmonat zusätzlich Progesteron, nachdem der Gelbkörper im Eierstock die Produktion eingestellt hat. Beide Hormone sind für das Kind lebensnotwendig; fallen sie aus, droht eine Fehlgeburt.
Die Entwicklung des Kindes
Es ist fast unvorstellbar, dass aus zwei winzigen Zellen – der Ei- und der Samenzelle – in neun Monaten ein Säugling wird – mit allem was dazugehört, von den Haaren bis zu den Zehennägeln. Und das Kind entwickelt sich rasant!
Am Ende der ersten Woche nach der Befruchtung (Konzeption) nistet sich bereits eine winzige, hohle Zellkugel (Keimblase, Blastozyste) in der Gebärmutter ein. Das Eindringen in das mütterliche Gewebe wird durch die Gebärmutterschleimhaut (Endometrium) unterstützt, denn die Bildung von Progesteron hat sie schon auf die Aufnahme des Embryos vorbereitet. Aus einem Teil der Keimblase entwickelt sich der Embryo (Embryoblast); der andere Teil (Trophoblast) ernährt nach der Einnistung zusammen mit dem mütterlichen Gewebe den Embryo.
Der Trophoblast bildet das Schwangerschaftshormon Beta-HCG (humanes Choriongonadotropin, ß-HCG, HCG), das in den ersten Wochen die Schwangerschaft aufrechterhält. HCG ist im Blut der Mutter am 9. Tag nach der Befruchtung nachweisbar, also noch vor dem bemerkten Ausbleiben der Regelblutung. Im Urin lässt sich HCG ab dem 14. Tag nach der Befruchtung nachweisen – es bildet die Basis des frei verkäuflichen Schwangerschaftstests.
Am Ende der 3. SSW (nach Zählweise der Mediziner), also sieben Tage nach der Befruchtung, entwickeln sich aus dem Embryoblast über verschiedene Stufen drei so genannte Keimblätter, drei unterschiedlich ausgeprägte Zellschichten, aus denen in den Folgewochen die verschiedenen Organe und Gewebe des Embryos entstehen.
Bis zum Ende der 6. SSW hat der Embryo bereits ein Herz, Vorstufen der Augen und an den Seiten Knospen, aus denen sich später Arme und Beine entwickeln. Das Herz-Kreislauf-System nimmt als erstes Organsystem seine Arbeit auf.
Bis zur 8. SSW wird der Umriss des Kopfes erkennbar. Der Schädelknochen ist zu diesem Zeitpunkt noch nicht vorhanden; zuerst muss nämlich das Gehirn wachsen.
8. SSW. Jetzt sind bereits Hirnströme messbar. Ab diesem Zeitpunkt kann man auch die winzigen Finger des Kindes erkennen, die sich schneller als die Füße entwickeln. Der Embryo ist zu diesem Zeitpunkt ungefähr 1-1,5 Zentimeter groß.
Nun befördert die Nabelschnur Blut mit Nährstoffen und Sauerstoff vom Mutterkuchen (Plazenta) zum Kind. Auch die Fruchtblase (Amnionsack) ist jetzt fertig ausgebildet. Sie umhüllt das wachsende Kind während der Schwangerschaft; die inneren Häute der Fruchtblase bilden nun Fruchtwasser (Amnionflüssigkeit). Diese durchsichtige, manchmal auch milchige Flüssigkeit mit Eiweiß, Zucker, Mineralsalzen und Spurenelementen gewährleistet perfekte Bedingungen für den Embryo: Er schwimmt in seinem eigenen wohlig warmen Raum, der ihn vor Stößen und Lärm schützt. Dabei hat er genügend Platz, um sich zu bewegen und dadurch seine Knochen und Muskeln zu entwickeln.
Die Fruchtwassermenge gibt Hinweise darauf, wie gut es dem Kind geht. Sie wird deshalb bei der Vorsorgeuntersuchung geprüft.
In der 12. SSW (3. Monat) wiegt das Ungeborene ungefähr 25 Gramm. Teile des Schädelknochens und des knöchernen Skeletts (Knochenkerne) sind sichtbar. Die Verknöcherung der langen Röhrenknochen an Armen und Beinen (Oberschenkel und Oberarm) steht nun im Vordergrund, wobei das Längenwachstum der Knochen erst in der Pubertät endet.
13.–16. SSW (4. Monat). Mit der 13. SSW beginnt die Fetalperiode (Fetalentwicklung, Fetogenese), die bis zur Geburt dauert. In dieser Phase wächst das Großhirn des Fötus (Fetus, Foetus oder Fet). In der 14. SSW besteht es noch aus zwei Schichten (später werden es sechs sein), einer Mantelschicht und einer Rindenplatte. Mit ihr sind bereits Nerven aus tieferen Hirnschichten vernetzt.
Das Kind testet seine Bewegungsfähigkeit, es strampelt mit den Beinen, ballt die Faust, spreizt die Zehen, es probiert alles aus, was sich bewegen lässt. Noch sind diese Bewegungen für die Mutter nicht spürbar. Außerdem trainiert das Kind zu atmen, zu schlucken und zu saugen. Es trinkt auch kleine Schlucke Fruchtwasser. Abfallstoffe seines Stoffwechsels scheidet es über den Urin wieder aus; denn die Nieren funktionieren bereits. Zudem wächst dem Kind ein flaumiger, weicher „Pelz“, die Lanugobehaarung, die im 8. Monat wieder verschwindet.
Bis heute ist strittig, welchen Sinn diese Behaarung hat. Abgekommen sind die meisten Wissenschaftler von der Theorie, sie repräsentiere als Relikt unserer pelzigen Vorfahren die Entwicklungsgeschichte des Menschen. Plausibler ist, dass die Lanugobehaarung zum Schutz der Haut des Fötus vor Erschütterung, Schall und Druck dient.
Gegen Ende des 4. Monats haben sich die Geschlechtsorgane des Kindes soweit entwickelt, dass man in einem Ultraschallbild bereits das Geschlecht erkennen kann. Aber Vorsicht: Vor allem die Aussage, dass es ein Mädchen wird, ist manchmal falsch, denn bei ungünstiger Lage des Kindes zum Schallkopf sind die Hoden im Bild kaum zu erkennen. Findet der Arzt aber die Hoden, ist die Prognose „Junge“ korrekt. Doch trotz hervorragender Ultraschalltechnik weiß man erst nach der Geburt eindeutig, ob das Neugeborene ein Mädchen oder ein Junge ist.
17.–20. SSW (5. Monat). Zu Beginn des 5. Monats ist der Fötus ~ 18 cm groß. Er hat Hände und Füße, und seine Gesichtszüge sind gut erkennbar. Zur Halbzeit der Schwangerschaft kann die Mutter die Bewegungen des Kindes als vorsichtiges Stupsen schon spüren.
Das Kind nimmt auch regen Anteil am Leben der Mutter. Als „Kurier“ wirkt dabei das Blut. Da die mütterlichen Hormone über den Mutterkuchen in den Blutkreislauf des Ungeborenen gelangen, reagiert es darauf entsprechend. Wenn die Mutter z. B. beim Autofahren plötzlich scharf bremsen muss, kommt es bei ihr zu einer Ausschüttung des Stresshormons Adrenalin. Dieses gelangt auch zum Kind: Sein Puls wird höher, und es beginnt, sich kräftig zu bewegen.
Stand bis zum Ende der 20. SSW vor allem das Längenwachstum im Vordergrund, wird es von nun bis zum Ende der Schwangerschaft vor allem die Gewichtszunahme sein.
In der 21.–24. SSW (6. Monat) hat das Kind immer noch gut Platz in der Gebärmutter. Es bildet sich eine Fettschicht (braunes Fett), vor allem im Nacken und rund um die Nieren. Um die Haut des Kindes legt sich eine schützende „Babycreme“, die Käseschmiere (Vernix). Sie hilft, den Körper warm zu halten und die Haut vor der Flüssigkeit des Fruchtwassers zu schützen. Außerdem sorgt sie dafür, dass das Kind später leichter durch den Geburtskanal gleiten kann.
In der 25.–28. SSW (7. Monat) entwickelt sich das Gesicht des Kindes. Am Ende dieses Monats macht es seine Augenlider auf, an denen sich bereits winzige Wimpern befinden. Es kann die Augäpfel schnell und gerichtet bewegen, nimmt aber keine Konturen, sondern nur Lichtunterschiede wahr – also auch Tag und Nacht.
29.–32. SSW (8. Monat). Je größer das Ungeborene wird, desto deutlicher spürt die Mutter seine Bewegungen, denn zum einen werden die Muskeln des Ungeborenen kräftiger und damit seine „Trittstärke“. Zum anderen wird die als Puffer wirkende Fruchtwasserschicht zwischen Gebärmutterwand und Kind geringer. In der Gebärmutter wird es zunehmend enger für den Fötus, der am Ende des 8. Monats etwa 40 cm lang ist und etwa zwei Kilo wiegt.
In der 33.–36. Woche (9. Monat) entwickelt das Ungeborene seinen eigenen Schlaf- und Wachrhythmus. Meist schläft es knapp eine Dreiviertelstunde, und bleibt danach wieder genauso lange wach. In der 35. Woche ist auch die Lungenreifung abgeschlossen, d. h. Kinder, die jetzt geboren werden, können für gewöhnlich selbstständig atmen, das Reifen der Lunge muss nicht mehr durch Medikamente angestoßen werden.
Bei Jungen wandern die Hoden in den Hodensack; bei Mädchen wachsen die äußeren Schamlippen über die inneren; diese Entwicklung gehört zu den Reifezeichen des Kindes.
Am Ende des 9. Monats wiegt das Kind ~ 2 800 Gramm und ist rund 45 cm lang. Es dreht sich in diesem Monat zum letzten Mal und zeigt dann mit dem Kopf nach unten.
37.–40. Woche (10. Monat). Das Kind ist jetzt bereit für die Geburt. Unter dem Einfluss von Hormonen und weil der Kopf des Kindes Druck ausübt, beginnt sich der Muttermund zu lockern. Das Kind hat idealerweise die Beine gekreuzt. Viel bewegen kann es sich jetzt nicht mehr; nur Rollbewegungen von rechts nach links oder umgekehrt sind noch möglich. Diese spürt die Mutter deutlich; sie sind auch zum Teil von außen sichtbar.
Weiterführende Informationen
- L. Nilsson: Ein Kind entsteht. Goldmann, 2007. Bilddokumentation über die Entwicklung des Kindes im Mutterleib, der Klassiker unter den Fotobüchern zum Thema.
Feststellung der Schwangerschaft
Das Ausbleiben der Regel ist bei den meisten Frauen das erste Zeichen der Schwangerschaft (Gravidität). Es ist allerdings kein sicheres Schwangerschaftszeichen, da die wenigsten Frauen einen exakt regelmäßigen Zyklus haben. Prüfungsstress, Flugreisen oder eine Erkältung reichen bei vielen Frauen aus, um die Regel gehörig aus der Bahn zu bringen.
Häufig bemerken Frauen an sich weitere Frühzeichen einer Schwangerschaft, z. B. ein Ziehen in den Brüsten oder deren Größenzunahme. Aber auch dies sind keine verlässlichen Zeichen.
Zu den sicheren Schwangerschaftszeichen gehören:
- Der Nachweis des Embryos in seiner Fruchtblase im Ultraschall ab der 5. Schwangerschaftswoche (SSW)
- Der Nachweis der kindlichen Herztätigkeit im Ultraschall ab der 7. SSW
- Zu 99 % auch die positive Reaktion eines frei verkäuflichen Schwangerschaftstestes. Dieser misst das von der Plazenta (Mutterkuchen) produzierte Hormon Beta-HCG im Urin der Mutter. Da es jedoch auch HCG-produzierende Tumoren gibt (Blasenmole) ist der HCG-Nachweis kein absolut sicheres Schwangerschaftszeichen.
Schwangerschaftstest. Praktisch und schnell kann jede Frau mit einem Schwangerschaftstest aus der Drogerie oder Apotheke feststellen, ob sie schwanger ist oder nicht. Der Test funktioniert allerdings frühestens am Tag der ausbleibenden Monatsblutung; wer einen unregelmäßigen Zyklus hat, sollte aber 1–3 Tage warten, um den Test nicht wiederholen zu müssen. Der Test weist im Urin das Schwangerschaftshormon Beta-HCG nach. Es empfiehlt sich, den Test morgens nach dem Aufwachen zu machen, da der Urin und das darin enthaltene Beta-HCG dann besonders konzentriert sind. Besteht eine Schwangerschaft, wird dieses Hormon vom Mutterkuchen gebildet. Die Zuverlässigkeit des Urintests ist heute sehr hoch – sie liegt bei rund 99 %.
Wer ganz schnell Gewissheit haben möchte, kann beim Frauenarzt das Blut untersuchen lassen. Im Blut lässt sich bereits elf Tage nach der Befruchtung, also noch vor Ausbleiben der Regelblutung, ein Beta-HCG-Anstieg feststellen.
Sofort zum Frauenarzt beim positiven Schwangerschaftstest? Manche Frauen fühlen sich unsicher oder glauben, sich sofort umfassend auf eventuelle Risiken ihrer Schwangerschaft untersuchen lassen zu müssen. Tatsache jedoch ist: Der Frauenarzt kann die Schwangerschaft erst zwei oder drei Wochen nach dem Ausbleiben der Regel, dann aber mit dem Ultraschall sehr gut beurteilen, insbesondere gelingt dann der Ausschluss einer Eileiterschwangerschaft sicher.
Die erste frauenärztliche Untersuchung
Mit dem ersten Besuch beim Frauenarzt beginnt die Schwangerschaftsvorsorge. Sie sieht in den ersten vier Monaten alle vier Wochen den Gang zum Frauenarzt vor, in den darauf folgenden drei Monaten alle drei Wochen, in den nächsten zwei Monaten alle zwei Wochen und im letzten, zehnten Monat, jede Woche. Die erste Untersuchung umfasst:
- Die Erfragung allgemeiner und gynäkologischer Vorerkrankungen sowie den Verlauf vorausgegangener Schwangerschaften.
- Die Errechnung des voraussichtlichen Geburtstermins nach der Naegele-Regel. Die meisten Frauenärzte benutzen dazu eine kleine Drehscheibe, auf der sie nach Einstellen des Datums der letzten Regelblutung den Geburtstermin ablesen.
- Die Erstberatung zu Ernährung, zu allgemeinen Belastungen und zur Geburt (z. B. Geburtsvorbereitungskurse, Entbindungsabteilungen), gegebenenfalls auch Informationen zu einer genetischen Beratung.
- Laboruntersuchungen: Urinuntersuchung zur Erfassung einer erhöhten Zuckerausscheidung im Urin (Hinweis auf Schwangerschaftsdiabetes) und eines Harnweginfekts; eine Blutuntersuchung zur Bestimmung der Blutgruppe und des Rhesusfaktors sowie des Hämoglobinwerts zum Ausschluss einer Blutarmut; Antikörperbestimmung im Blut auf Syphilis, Röteln, Hepatitis B und gegebenenfalls auch HIV/AIDS (ein HIV-Test wird nur mit ausdrücklichem Einverständnis der Schwangeren durchgeführt) oder Toxoplasmose (als Selbstzahlerleistung).
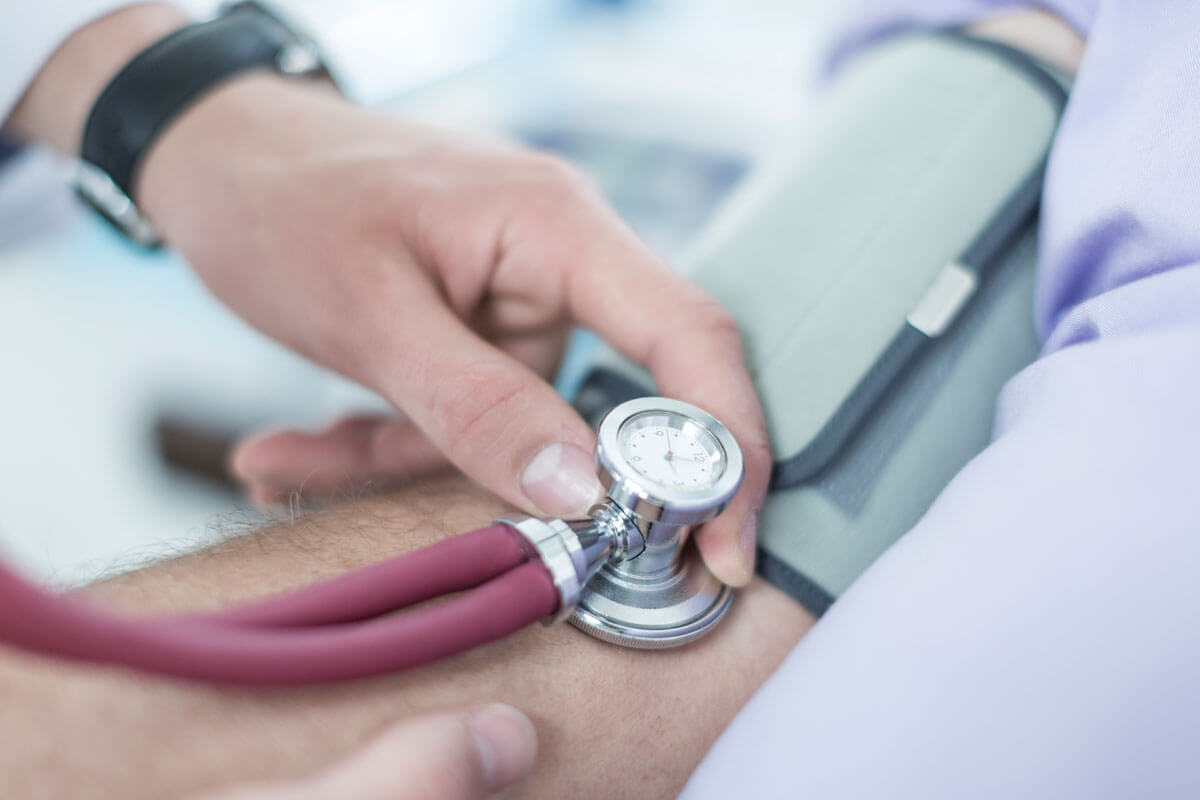
- Körperliche Untersuchung mit Feststellung des Körpergewichts, Blutdruckmessung (da ein erhöhter Blutdruck Mutter und Kind gefährden kann), vaginaler Untersuchung zur Beurteilung der Lage der Gebärmutter im Becken und zur Kontrolle des Muttermunds einschließlich eines Abstrichs zur Untersuchung auf Chlamydien, Tastuntersuchung der Brust, Untersuchung der Beine auf Wassereinlagerungen und Krampfadern.
Auch ein Ultraschall wird durchgeführt, meist über die Scheide (vaginal). Der Vaginalultraschall ist für die meisten Frauen zwar etwas unangenehmer als der Ultraschall durch die Bauchdecke, ergibt aber wesentlich bessere Bilder. Zudem muss beim Vaginalultraschall die Harnblase nicht gefüllt sein – im Gegensatz zum Ultraschall durch die Bauchdecke, bei dem rund eine Stunde vor der Untersuchung reichlich getrunken werden muss ohne zur Toilette zu gehen.
Die Befunde der Schwangerschaftsvorsorge werden in den Mutterpass eingetragen. Bei einer Risikoschwangerschaft mit erhöhter Gefahr für Mutter oder Kind werden zusätzliche Untersuchungen durchgeführt. Die Schwangere sollte auch bei einer gesunden Schwangerschaft keinen Vorsorgetermin verschieben oder ausfallen lassen.
Sieht man vom Ultraschall ab, ist dieses Vorsorgeprogramm seit seiner Einführung durch die Krankenversicherungen in den 1960er Jahren in etwa gleich geblieben. Schwangere und ihre Ärzte erhoffen sich durch all diese Untersuchungen einen Nutzen für Mutter und Kind. Tatsache ist aber auch, dass in Deutschland keine systematischen Untersuchungen zur Brauchbarkeit dieses Systems vorliegen. Daten einzelner Bundesländer zur Gesundheit von Neugeborenen zeigen, dass sich die Zahl der Kindstode während der Schwangerschaft in den letzten 20 Jahren trotz engmaschiger Betreuung nicht messbar verringert hat. Die Müttersterblichkeit halbierte sich zwar im 20. Jahrhundert alle zehn Jahre, doch ohne dass die Einführung der Vorsorgeuntersuchungen diesen Prozess erkennbar beschleunigt hätte. Die Frage, wie oft eine Schwangere ohne erkennbare Risiken zum Arzt gehen sollte, ist also keineswegs endgültig beantwortet.
Sondertext: Berechnung des voraussichtlichen Geburtstermins
Weiterlesen:
- Ultraschalluntersuchungen in der Schwangerschaft
- Beruf und gesetzliche Regelungen in der Schwangerschaft
- Körperliche Veränderungen in der Schwangerschaft
Pränataldiagnostik
Wenn sich zwei oder mehr Embryos gleichzeitig in der Gebärmutter entwickeln, spricht man von Mehrlingen. Vor allem im Zusammenhang mit der Fortpflanzungsmedizin bzw. der künstlichen Befruchtung sind Mehrlingsschwangerschaften ins Gespräch gekommen. Aber auch bei einer normalen Befruchtung sind Zwillinge nicht selten: In Deutschland werden pro Jahr etwa 12 000 Zwillinge geboren, das bedeutet eine Zwillingsgeburt auf 85 Geburten.
Ungefähr ein Drittel aller Zwillinge sind eineiige Zwillinge (monozygot), d. h. aus einer befruchteten Eizelle entwickeln sich zwei genetisch identische Embryos. Zu dieser Teilung kommt es in den ersten zwei Wochen nach der Befruchtung. Trennen sich die Embryos erst nach dem 13. Tag, bleibt die Trennung unvollständig: Es entstehen siamesische Zwillinge. Am häufigsten sind dabei Verwachsungen am Brustbein. Man bemüht sich heute, solche Kinder möglichst schnell nach der Geburt durch eine Operation zu trennen.
Etwa zwei Drittel der Zwillingsgeburten sind zweieiige Zwillinge (dizygot). Sie entwickeln sich aus zwei verschiedenen Eizellen, die von zwei unterschiedlichen Spermien befruchtet worden sind. Ihre Gene sind sich also nicht ähnlicher als die von zwei „normalen“ Geschwistern. Im Gegensatz zu eineiigen Zwillingen kann auch ihr Geschlecht unterschiedlich sein. Die Wahrscheinlichkeit, zweieiige Zwillinge zu bekommen, nimmt mit dem Alter der Mutter zu.
Drillinge, die ohne die Hilfe der Fortpflanzungsmedizin entstehen, sind viel seltener: Auf 7 500 Geburten kommt eine Drillingsgeburt.
Medizinisch bedeutsam sind Mehrlingsschwangerschaften, weil sie für Mutter und Kinder mit besonderen Risiken verbunden sind und daher besonderer Überwachung bedürfen. Auch werden Zwillinge im Schnitt drei Wochen früher geboren, Drillinge sogar noch früher. „Frühgeburten“ sind also für Mehrlinge Normalgeburten, aber auch „echte“ Frühgeburten bis hin zu Tot- und Fehlgeburten treten bei Mehrlingen vielfach häufiger auf.
Bei Mehrlingsschwangerschaften erfolgt die Schwangerschaftsvorsorge deshalb besonders engmaschig, bis zur 28. Schwangerschaftswoche alle 14 Tage, danach oft sogar wöchentlich. Bei jedem Termin wird der Muttermund genau untersucht – fühlt er sich weich an oder ist zur Scheide hin etwas geöffnet, weist das auf eine drohende Frühgeburt hin.
Ultraschall- und Doppler-Untersuchungen zur Darstellung der kindlichen Herzaktionen und Durchblutungsverhältnisse werden bis zur 20. Schwangerschaftswoche alle vier Wochen wiederholt, danach alle 14 Tage. Später, ab der 32. SSW, kommt dann die Kardiotokografie, CTG als weitere engmaschige Überwachung der Mehrlinge hinzu.
Gehäuft treten folgende Komplikationen bei Mehrlingsschwangerschaften auf:
- Beeinträchtigung mütterlicher Bauchorgane durch die große Gebärmutter, z. B. Darmprobleme oder Harnstau.
- Schwangerschaftsbedingter Bluthochdruck (schwangerschaftsinduzierte Hypertonie) bis hin zur Präeklampsie
- Blutarmut (Anämie)
- Vermehrte Wassereinlagerung, vor allem in den Beinen (Stauungsödeme) und Krampfadern (Varizen)
- Vorgelagerte Plazenta (Plazenta praevia) und vorzeitige Plazentalösung
- Eingeschränkte Funktion des Mutterkuchens (Plazenta-Insuffizienz) mit Wachstumsstörungen des Kindes
- Verkürzter Gebärmutterhals und vorzeitige Öffnung des Muttermunds (Zervix-Insuffizienz)
- Nabelschnurumschlingungen
- Blutübertragungen zwischen den Mehrlingen (Fetofetales Transfusionssyndrom, FFTS), wodurch einer der Zwillinge viel mehr Blut bekommt als der andere; dieser würde ohne mikrochirurgischen Verschluss der Gefäßverbindung im Extremfall nicht überleben
- Übermäßige Fruchtwasserbildung (Polyhydramnion).
Eine „normale“ Geburt kommt bei Zwillingen dann in Frage, wenn jedes der Kinder nach der Gewichtsschätzung mehr als 1 800 g wiegt und das näher am Gebärmutterausgang liegende Kind mit dem Kopf nach unten (Schädellage) zeigt. Sind diese Voraussetzungen nicht gegeben, bringt man die Kinder per Kaiserschnitt auf die Welt. Zur Geburt von Drillingen wird in Deutschland in vielen Kliniken von vornherein ein Kaiserschnitt geplant – im Gegensatz zu den USA, wo auch Drillinge natürlich entbunden werden.
Weiterführende Informationen
- www.abc-club.de – Internationale Drillings- und Mehrlingsinitiative, Hannover: Informationen, Kontakte und Angebote für „betroffene“ Familien.
- www.twins.de – Internetseite der gleichnamigen Zeitschrift, auf der man zwar wenig Praxistipps, dafür einen Überblick über die Themen der letzten Ausgaben und viele Literaturtipps erhält.
- M. von Gratkowski: Zwillinge: Wie Sie mit ihnen fertig werden, ohne selbst fertig zu sein. Trias, 2003. Hilfreiche Alltagstipps von einer Autorin, die selbst Zwillinge hat.
Pränataldiagnostik
Pränataldiagnostik (Vorgeburtliche Untersuchungen) dient während der Schwangerschaft dazu, Fehlbildungen oder Störungen des kindlichen Organismus oder schwere Erkrankungen des Kindes frühzeitig zu erkennen, um sie möglichst schnell behandeln zu können und Schaden von Mutter und Kind abzuwenden. Zu jeder Pränataldiagnostik gehört eine ausführliche Beratung, und zwar vor der Untersuchung und – bei auffälligem Befund – danach.
Zu den vorgeburtlichen Untersuchungen gehören auch diagnostische Tests des kindlichen Bluts oder des Fruchtwassers kurz vor der Geburt, um die Lebensfähigkeit und das Gedeihen des Kindes zu beurteilen.
Das Basisprogramm im Rahmen der Schwangerschaftsvorsorge
Die Mutterschaftsrichtlinien setzen mit den Basisuntersuchungen in der Schwangerschaftsvorsorge einen Standard, der nicht unterschritten werden darf, aber auch nicht überschritten werden muss.
Fehlbildungs-Screening (Erweiterte Ultraschalluntersuchung):
- Die Wirbelsäule auf Spalten oder Aussackungen des Rückenmarkkanals
- Der Schädel auf Gaumenspalten oder zu viel Gehirnflüssigkeit (Hydrozephalus)
- Der Darm auf Zysten
- Die Bauchwand auf einen Nabelschnurbruch (Omphalozele)
- Die Arme und Beine auf das vollständige Vorhandensein von Händen, Füßen, Zehen und Fingern
- Das Herz auf die Anlage der Kammern und den regelmäßigen Herzrhythmus
- Die Haut – sie ist beispielsweise bei Diabetes mellitus verdickt.
Ergibt sich aus dem Fehlbildungs-Screening die Notwendigkeit zu einer weiterführenden Diagnostik, gehören diese Untersuchungen ebenfalls zur Mutterschaftsvorsorge.
Wann sind weitere Untersuchungen sinnvoll?
„Nur um nachzuschauen, ob alles in Ordnung ist“ gehört mit Sicherheit nicht zu den vertretbaren Gründen für eine invasive Pränataldiagnostik, bei der unter Ultraschallkontrolle mittels einer dünnen Nadel Fruchtwasser, Mutterkuchengewebe oder kindliches Nabelschnurblut entnommen werden. Auch wenn diese Diagnostik den Schwangeren von Frauenärzten – aus wirtschaftlichen Gründen – immer häufiger empfohlen wird, birgt sie doch vor allem das Risiko, ein gesundes Kind durch Fehlgeburt zu verlieren. Frauenärzte profitieren von der Pränataldiagnostik: Mit ihr werden nämlich Geräte und Praxis (besser) ausgelastet, und deshalb wird sie den Schwangeren unter Umständen ohne sorgfältige Nutzen-Risiko-Abwägung empfohlen.
Zusätzliche Untersuchungen sind für Schwangere nur dann notwendig, wenn ein überdurchschnittlich hohes Risiko besteht, ein erkranktes oder behindertes Kind auf die Welt zu bringen und die Eltern dies bereits während der Schwangerschaft klären wollen. Dieses Voraus-Wissen stellt auch eine erhebliche emotionale Belastung dar, denn womöglich steht dadurch die Entscheidung für oder gegen eine Abtreibung im Raum.
Eine Schwangerschaft wird laut Mutterschaftsrichtlinien als Risikoschwangerschaft eingestuft, wenn sich aus der Krankengeschichte der Mutter Risiken ergeben, z. B.:
- Bei schweren Erkrankungen der Mutter z. B. von Niere und Leber, aber auch bei starkem Übergewicht
- Nach Sterilitätsbehandlungen
- Nach wiederholten Fehl-, Früh- oder Totgeburten
- Nach vorausgegangenen Entbindungen von Kindern über 4 000 g Gewicht
- Nach der Geburt geschädigter oder mangelentwickelter Kinder (small for date babies)
- Nach schweren Komplikationen bei vorangegangenen Entbindungen, z. B. Plazenta praevia, Rissverletzungen, Nachgeburtsblutungen, Gerinnungsstörungen, Krämpfen, Thromboembolien
- Nach Mehrlingsgeburten
- Nach Gebärmutteroperationen
- Bei Erstgebärenden unter 18 Jahren oder über 35 Jahren sowie bei Mehrgebärenden über 40 Jahren und Vielgebärenden mit mehr als vier Kindern.
Ebenfalls von einer Risikoschwangerschaft spricht man, wenn sich während der aktuellen Schwangerschaft Komplikationen ergeben, z. B. eine Präeklampsie, Nierenbeckenentzündung oder eine drohende Frühgeburt.
Besteht der Verdacht auf eine kindliche Schädigung, können Zusatzuntersuchungen durchgeführt werden, um Erkrankungen zu bestätigen oder auszuschließen. Dabei stehen die folgenden Möglichkeiten der pränatalen Diagnostik zur Verfügung.
Weitere Möglichkeiten der Pränataldiagnostik
Das First-Trimester-Screening (Erst-Trimester-Screening) wird im ersten Drittel der Schwangerschaft, also zwischen der 12. und 14. Schwangerschaftswoche durchgeführt. Bestimmt werden zwei Laborwerte aus dem mütterlichen Blut, die Plazentahormone schwangerschaftsassoziiertes Protein A, kurz PAPP-A und das Schwangerschaftshormon Beta-HCG. Anhand dieser Werte, zusammen mit dem Ergebnis der Nackentransparenzmessung, dem Alter und Gewicht der Schwangeren, der Schwangerschaftswoche sowie anderer Besonderheiten (z. B. Diabetes der Schwangeren) wird die Wahrscheinlichkeit für kindliche Erbgutschäden berechnet – insbesondere für das Down-Syndrom (Trisomie 21). Da es sich lediglich um eine Wahrscheinlichkeitsrechnung handelt, kann das Ergebnis nur bei der Entscheidung helfen, ob weitere Untersuchungen wie Chorionzottenbiopsie oder Fruchtwasseruntersuchung durchgeführt werden sollen. Denn nur durch diese Methoden lassen sich kindliche Zellen für eine diagnostische Untersuchung gewinnen, die zur zuverlässigen Bestätigung oder zum Ausschluss eines Chromosomenschadens des Ungeborenen führen.
Die Nackentransparenzmessung (NT, auch Nackendichtemessung genannt) wird zwischen der 11. und 14. Schwangerschaftswoche durchgeführt. Der geübte Arzt erkennt bei einem Down-Fötus mit einer Trisomie 21 gleich mehrere Auffälligkeiten im Ultraschall. Die Wichtigste ist die im Vergleich zum gesunden Fötus beim Down-Fötus vermehrte Nackentransparenz, die einer vermehrten Ansammlung von Lymphe im Bereich des Nackens entspricht.
Sondertext: Streitthema späte Mutterschaft
Früher wurde der Triple-Test durchgeführt: Aus entnommenem mütterlichen Blut wurden die Hormonwerte Beta-HCG und Östrogen sowie das Alpha-Fetoprotein (AFP) bestimmt, die Durchführung erfolgte in der 16.–18. Schwangerschaftswoche. Hieraus sollte das Risiko für einen Fötus mit Down-Syndrom berechnet werden. Der Test führte bei vielen Schwangeren zu starker Verunsicherung und zu vielen unnötigen Fruchtwasseruntersuchungen, so dass die Methode heute als überholt gilt.
Ultraschalluntersuchungen
Feinultraschall (Organscreening) nennt man die Untersuchung mit einem hoch auflösenden Ultraschallgerät. Zwischen der 19. und 22. Schwangerschaftswoche können mit dem Feinultraschall Entwicklungsstörungen beim Fötus weitgehend ausgeschlossen werden. Chromosomale Abweichungen wie das Down-Syndrom lassen sich damit jedoch nicht diagnostizieren.
Der 3D-Ultraschall (3D-Sonografie) ermöglicht eine dreidimensionale, räumliche Darstellung des ungeborenen Kindes bzw. einzelner Organe und Körperpartien. Der 3D-Ultraschall ist zwar eine besondere Methode der Ultraschalluntersuchung, ihr Ablauf unterscheidet sich aber für die Schwangere nicht von anderen Ultraschalluntersuchungen.
Der 4D-Ultraschall (Live-3D-Ultraschall) erzeugt eine dreidimensionale Bildfolge des Kindes in Echtzeit.
Labordiagnostik
Das Alpha-Fetoprotein (AFP) ist ein Eiweiß, das von der kindlichen Leber und vom Mutterkuchen gebildet wird. Bestimmt wird es in der 16.–18. Schwangerschaftswoche und gibt Hinweise auf mögliche Schädigungen des Ungeborenen. Ist es im Blut der Mutter oder im Fruchtwasser erhöht, kann ein offener Rückenmarkkanal (Spina bifida) des Ungeborenen die Ursache sein. Ist das AFP erniedrigt, kann z. B. ein Down-Syndrom vorliegen.
Fruchtwasseruntersuchung
Bei der Fruchtwasseruntersuchung (Fruchtwasserpunktion, Amniozentese) wird in der Regel zwischen der 15. und 18. Schwangerschaftswoche Fruchtwasser aus der das Kind umgebenden Fruchtblase entnommen. Hierzu führt der Arzt durch die Bauchdecke eine dünne Hohlnadel in die Gebärmutter ein. Mit der Untersuchung des Fruchtwassers und den darin vorhandenen kindlichen Zellen kann Folgendes festgestellt werden:
- Chromosomenabweichungen (z. B. Down-Syndrom)
- Geschlecht des Kindes
- beim Kind vermutete Erbkrankheiten aufgrund familiärer Vorbelastung (durch eine DNA-Analyse)
- Veränderte Enzym- und Eiweißwerte, die auf Fehlbildungen der Wirbelsäule und des Gehirns hinweisen.
Die Gefahr einer Fehlgeburt aufgrund der Fruchtwasseruntersuchung liegt bei 0,5–1 %. Die Frühamniozentese in der 12.–13. Schwangerschaftswoche ist mit einem erhöhten Fehlgeburtsrisiko verbunden.
Chorionzottenbiopsie
Die Chorionzotten bilden den kindlichen Teil des Mutterkuchens, über den der Stoffaustausch mit der Mutter erfolgt. Der günstigste Zeitpunkt für die Chorionzottenbiopsie (Chorionzotten-Entnahme) ist die 10. Schwangerschaftswoche. Dabei wird wie bei der Fruchtwasseruntersuchung eine dünne Hohlnadel über die Bauchdecke in die Gebärmutter eingeführt. Wie bei der Fruchtwasseruntersuchung können Chromosomenveränderungen und Erbkrankheiten festgestellt werden. Auch bestimmte Stoffwechselkrankheiten und Infektionserreger lassen sich so nachweisen. Die Gefahr einer Fehlgeburt liegt bei 0,5-1 %
Nabelschnurpunktion
Bei der Nabelschnurpunktion (Chordozentese) wird kindliches Blut aus der Nabelschnurvene entnommen. Die Untersuchung ist aber erst ab der 16. Schwangerschaftswoche möglich. Zur Entnahme muss man unter Ultraschallkontrolle die Nabelschnur ausfindig machen – ein etwas kniffeliges Unterfangen. Daher ist das Risiko einer Fehlgeburt mit 1–5 % relativ hoch. Allerdings lässt sich mit dieser Methode das Blut des Kindes am besten untersuchen. Auch die Zufuhr von Medikamenten und Bluttransfusionen für das Kind sind über die Nabelschnurvene möglich. Im Gegensatz zur Spende von Nabelschnurblut für öffentliche Stammzellenbanken ist das Einfrieren des Nabelschnurbluts des eigenen Kindes zurzeit nicht empfehlenswert.
Weiterführende Informationen
- www.bundesaerztekammer.de – Internetseite der Arbeitsgemeinschaft der deutschen Ärztekammern, Berlin: Unter der Rubrik Richtlinien ist die zur pränatalen Diagnostik als PDF verfügbar.
- www.praenataldiagnostik-info.de – Arbeitskreis Pränatale Diagnostik, Münster: Informationen zu den Diagnosemethoden und den wichtigsten auffälligen Befunden. Mit weiterführenden Beratungsadressen. Hilfreich für den ersten Überblick.
- I. Dietschi: Testfall Kind. Fluch und Segen der pränatalen Diagnostik. Werd, 1998. Hintergrundinformationen über Pro und Kontra der Untersuchungen mit Erfahrungsberichten von betroffenen Frauen.
Schwangerschaft ist keine Krankheit
Erst seit knapp 100 Jahren werden gesunde Frauen zum Arzt geschickt, weil sie schwanger sind. Die Idee der Schwangerschaftsvorsorge stammt von Dr. Janet Campbell, die sie in den 1920er Jahren in London einführte. Seitdem entzünden sich immer wieder Diskussionen um Sinn und Unsinn der Vorsorgeuntersuchungen. Allerdings sind Schwangerschaft und vor allem die 24 Stunden rund um die Geburt statistisch gesehen tatsächlich die gefährlichste Zeit im Leben einer Frau: Früher haben viele Mütter Problemgeburten nicht überlebt. Daher hat es durchaus seinen Sinn, wenn sich medizinische Fachkräfte und auch die Medien um diesen „kritischen“ Bereich des Frauenlebens bemühen.
Gerade in Deutschland tut man des Guten aber oft zu viel, jährlich werden Hunderttausende Schwangerschaften zur Risikoschwangerschaft erklärt und vermutlich wird viel zu viel Pränataldiagnostik betrieben mit erheblicher Verunsicherung der betroffenen Frau, mit erheblichen Risiken für das Kind, mit hohen Kosten und insgesamt fraglichem Nutzen.
Es ist deshalb Vorsicht angebracht gegenüber festgezurrten Regeln, wie eine Schwangerschaft zu verlaufen und wie viele Arztbesuche eine Frau zu absolvieren hat. Denn jede Frau erlebt ihre Schwangerschaft anders, und kaum eine braucht 400-Seiten-Ratgeber und Zeitschriften-Abonnements, um „erfolgreich“ schwanger zu sein.
Stichwort Ratgeber: Jede Schwangere muss versuchen, die Bereiche zu finden, in denen Beratung und Hilfe zweckmäßig oder sogar notwendig sind. Ebenso wichtig ist es aber, dass die Frauen einschätzen können, wann Schluss ist mit Ratschlägen, und wann Sie eine unbeschwerte Erwartung genießen können.
Auch aus naturheilkundlicher Sicht wird der Verunsicherung, bisweilen sogar der sanften Bevormundung der Frauen Vorschub geleistet. Frau soll sich „natürlich“ ernähren, am besten nur noch „lebendiges“ Wasser trinken, aber um Trockeneigelb und Brombeertees einen großen Bogen machen. Gute Tipps von ganzheitlicher Geschäftemacherei zu unterscheiden ist schwierig und erfordert viel Sachkenntnis, Mut und Geduld.
Weiterführende Informationen
- www.geburtskanal.de – Von einem nichtkommerziellen Unterstützerkreis in Bonn getragene Internetseite: Kritische und differenzierte Auseinandersetzung mit allen Themen von Schwangerschaft und Geburt.
- B. Gebauer-Sesterhenn; T. Villinger: Schwangerschaft und Geburt. Gräfe & Unzer, 2001. Ausführlicher und übersichtlicher Schwangerschaftsratgeber, der vor allem das Wohlbefinden der werdenden Mutter zum Thema hat. Mit Erlebnisberichten und Praxistipps.
- J. Balaskas; Y. Gordon: Der große Trias-Ratgeber Schwangerschaft und Geburt. Trias, 2004. Faktenreich und mit am stärksten medizinisch ausgerichteter Ratgeber für Schwangerschaft, Geburt und das erste Lebensjahr.
Weiterlesen: Feststellung der Schwangerschaft
Ultraschalluntersuchungen in der Schwangerschaft
In Deutschland sind drei Ultraschalluntersuchungen vorgesehen, die von der gesetzlichen Krankenkasse bezahlt werden:
- In der 9. bis 12. SSW (3. Monat) zur Feststellung der Schwangerschaft, zur Abschätzung des Entbindungstermins sowie zur Erkennung besonderer Risiken wie Zwillings- oder Eileiterschwangerschaften
- In der 19. bis 22. SSW (6. Monat) zur Beurteilung des kindlichen Wachstums, zum Ausschluss kindlicher Fehlbildungen (Fehlbildungs-Screening) und zur Erkennung krankhafter Veränderungen des Mutterkuchens (Plazenta)
- In der 30. bis 32. SSW (8. Monat) zur Beurteilung des kindlichen Wachstums, der Fruchtwassermenge und des Mutterkuchens.
Bei allen Ultraschalluntersuchungen werden auch die Lebenszeichen des Kindes, also die Herztöne und Bewegungen, in wenigen Sekunden geprüft. Die Untersuchungen enthalten außerdem die „Vermessung“ des Kindes, die so genannte Biometrie. Danach kann errechnet werden, ob sich das Kind zeitgerecht entwickelt: Bei der ersten Untersuchung wird normalerweise nur der Abstand zwischen Scheitel und Steiß gemessen. Die beiden folgenden Untersuchungen messen:
- Den Kopfdurchmesser, d. h. den Abstand von Schläfe zu Schläfe (Biparietaler Durchmesser, kurz BPD oder BIP)
- Den Abstand zwischen Stirn und Hinterkopf (Fronto-okzipitaler Durchmesser, kurz FOD) oder den Kopfumfang
- Den Bauch- oder Brust-Querdurchmesser (ATD) oder den Bauch-Brust-Umfang (AU) oder den Abstand zwischen Rücken und Bauchvorderseite (Anterior-Posterior-Durchmesser, kurz APD)
- Die Länge des Oberschenkelknochens (Femurlänge, kurz FL) oder die Länge des Oberarmknochens (Humeruslänge, kurz HL)
Liegt ein besonderer Krankheitsverdacht vor, bezahlt die Krankenkasse den Ultraschall.
Weiterlesen: Körperliche Veränderungen in der Schwangerschaft
Was tun gegen die Übelkeit?
Wenn keine krankhafte Übelkeit (Hyperemesis) vorliegt, sondern eine normale Schwangerschaftsübelkeit, können die folgenden Tipps helfen. Sie sind wissenschaftlich zwar nicht geprüft, helfen in der Praxis aber trotzdem Tausenden von Betroffenen:
- Bittere Nahrungsmittel helfen oft, die Übelkeit zu umgehen – dazu gehört z.B. die Grapefruit.
- Geschälte rohe Mandeln sind empfehlenswert; sie enthalten eine Reihe von Nährstoffen und Vitaminen, die gegen Übelkeit wirken sollen.
- Fette und gebratene Nahrung (z. B. Grillfleisch) ist zu vermeiden; sie bleibt lange im Magen und verstärkt die Übelkeit (oft auch schon durch ihren bloßen Geruch).
- Die Nahrung sollte so natürlich wie möglich belassen sein. Also: Farbstoffe, Konservierungsstoffe und andere Zusatzstoffe vermeiden.
- Die Phytotherapie empfiehlt frischen Ingwer, Pfefferminztee und Artischocken-Extrakt.
- Die Erfahrungsmedizin befürwortet Kürbiskompott und Berberitze (z. B. als Marmelade) gegen die Übelkeit.