Blut, Krebs und Infektionen
Erkrankungen des Bluts
Blutarmut
Blutarmut (Anämie): Mangel an rotem Blutfarbstoff, dem Hämoglobin und meist auch an roten Blutkörperchen im Blut. Die Blutarmut ist die häufigste Bluterkrankung überhaupt, wobei Frauen häufiger betroffen sind als Männer. Bedingt ist sie durch verminderte Bildung oder gesteigerten Abbau von roten Blutkörperchen sowie durch Blutverlust. Therapie und Prognose sind abhängig von der Ursache der Blutarmut.
Leitbeschwerden
Keine oder nur minimale Beschwerden bei langsamer Entwicklung
Ansonsten:
- Müdigkeit, Leistungsknick, Schwindel
- Blässe der Haut und Schleimhäute, wobei die Beurteilung der Schleimhäute zuverlässiger ist (zu große Spannbreite der „normalen“ Hautfarbe)
- Bei Eisenmangel als Ursache außerdem trockene Haut (Mundwinkeleinrisse), Zungenbrennen und brüchige Nägel
- Herzklopfen und Atemnot bei Anstrengung
- Zusätzliche Begleiterscheinungen je nach Grunderkrankung, z. B. starke und/oder häufige Regelblutungen oder schwarzer Stuhlgang
Wann zum Arzt
In den nächsten zwei Wochen bei uncharakteristischen Beschwerden, die zur Blutarmut passen
In den nächsten Tagen, wenn zusätzlich schon bei leichter körperlicher Anstrengung Herzklopfen, Atemnot oder sehr häufiges Schwindelgefühl auftreten
Die Erkrankungen
Abhängig von der Grunderkrankung wird die Blutarmut in drei Gruppen unterteilt:
- Verminderte Bildung funktionstüchtiger roter Blutkörperchen
- Blutarmut durch gesteigerten Abbau roter Blutkörperchen
- Blutarmut durch Blutverlust
Verminderte Bildung funktionstüchtiger roter Blutkörperchen
Diese Gruppe macht den Löwenanteil aus. Normalerweise werden die roten Blutkörperchen im Knochenmark gebildet, vorausgesetzt, alle notwendigen Baustoffe sind in ausreichender Menge vorhanden. Wenn es an einem dieser Ausgangsstoffe (z. B. Eisen, Vitamin B12) mangelt, werden nicht genügend oder funktionsgestörte Blutkörperchen gebildet (Anämie durch Erythropoesestörung):
Mangel an Eisen. Meist liegt der Engpass beim Eisen, das für die Bildung des roten Blutfarbstoffs (Hämoglobin) unverzichtbar ist. Diese Eisenmangelanämie macht allein 80 % aller Fälle von Blutarmut aus. Der Eisenmangel ist im Erwachsenenalter oft Folge von chronischen Blutverlusten, etwa durch zu starke Regelblutungen bei Frauen oder ständige Sickerblutungen aus Magen oder Darm bei Magen-Darm-Geschwüren bzw. -tumoren. Auch eine unzureichende Eisenzufuhr mit der Nahrung fördert eine Eisenmangelanämie. Frauen sind dabei besonders gefährdet, denn sie haben wegen der Regelblutung einen erhöhten Eisenbedarf. Während der Schwangerschaft steigt der Eisenbedarf sogar auf das Doppelte an, was die Schwangere bei ihrer Ernährung beachten muss. Auch Blutspender benötigen mehr Eisen. Seltener führen Darmerkrankungen oder -operationen zu einer ungenügenden Eisenaufnahme aus dem Darm trotz normaler Eisenzufuhr. Die meisten Betroffenen mit Eisenmangelanämie weisen nur die oben dargestellten uncharakteristischen Beschwerden der Blutarmut auf.
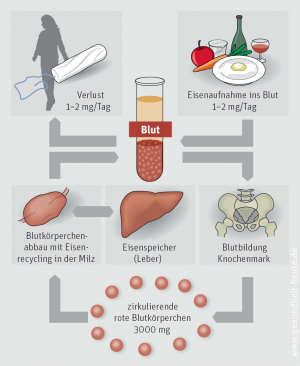
Weitere Infos zu Eisen und Eisenbedarf bzw. Ferrum
Mangel an Vitamin B12 und Folsäure. Bei einem Vitamin-B12- und/oder Folsäuremangel reifen die Vorstufen der roten Blutkörperchen im Knochenmark nicht richtig heran, in der Folge gibt es zu wenige funktionsfähige rote Blutkörperchen. Aufgrund der abnormen Größe der gebildeten Blutkörperchen werden diese Formen der Blutarmut auch als megaloblastäre Anämien zusammengefasst (mega = groß; Blast = Vorstufe einer Zelle).
Eine Folsäuremangelanämie kommt verhältnismäßig häufig vor, da die Versorgung mit Folsäure auch normalerweise schon schlecht ist und das Vitamin zudem vom Körper nicht gespeichert wird, sodass bereits eine leichte Fehlernährung zu einem relevanten Mangel führen kann.
Die Vitamin-B12-Mangelanämie ist am häufigsten durch eine autoimmunbedingte Magenschleimhautentzündung verursacht, die zu einer Aufnahmestörung von Vitamin B12 führt. Dadurch kommt es zu einer Blutarmut, kombiniert mit Missempfindungen (z. B. Kribbeln) und Gangstörungen, da auch das Nervensystem unter dem Vitaminmangel leidet. Diese Form der Vitamin-B12-Mangelanämie heißt auch perniziöse Anämie (Perniziosa). Darmerkrankungen, z. B. chronisch-entzündliche Darmerkrankungen, können durch eine verminderte Vitaminaufnahme aus dem Darm sowohl zu einem Vitamin-B12- als auch zu einem Folsäuremangel führen. Seltenere Ursachen sind Magenoperationen oder Fehlernährung.
Infos zu Folsäure in der Schwangerschaft
Weitere Ursachen. Auch bei vielen lang anhaltenden Entzündungen oder Tumoren ist der Eisenhaushalt gestört. Bei dieser Anämie der chronischen Erkrankung besteht allerdings kein Eisenmangel, sondern das ausreichend vorhandene Eisen wird nicht richtig in die roten Blutkörperchen eingebaut (Eisenverwertungsstörung).
Die Bildung der roten Blutkörperchen wird normalerweise durch das in den Nieren gebildete Hormon Erythropoetin stimuliert. Bei fortgeschrittenen Nierenfunktionsstörungen (chronisches Nierenversagen) ist zu wenig des Hormons vorhanden, und eine renale Anämie (nierenbedingte Blutarmut) ist die Folge.
Selten, aber ernst ist eine Blutarmut durch eine Schädigung der Blutstammzellen im Knochenmark, die aplastische Anämie. Nur manchmal lässt sich eine Ursache finden wie etwa bestimmte Medikamente, Gifte, Strahlen oder Viren. Häufig sind rote und weiße Blutkörperchen sowie Blutplättchen vermindert, was von den Medizinern dann als Panzytopenie bezeichnet wird.
Blutarmut durch gesteigerten Abbau roter Blutkörperchen
Ist der Abbau der roten Blutkörperchen (Hämolyse) nur mäßig bis leicht beschleunigt, kann das Knochenmark den Verlust durch eine gesteigerte Bildung noch ausgleichen. Wenn aber massenweise rote Blutkörperchen vorzeitig zugrunde gehen und dieser Verlust höher ist als die Nachproduktion im Knochenmark, bildet sich eine hämolytische Anämie aus. In schweren Fällen hat der Betroffene eine gelbliche Hautfarbe, da sich durch den gesteigerten Abbau der roten Blutkörperchen der gelbliche Gallenfarbstoff Bilirubin anhäuft. Zusätzlich besteht eine Milzvergrößerung.
Angeborene hämolytische Anämien. Am häufigsten sind hämolytische Anämien angeboren und zeigen sich dann bereits im Kindesalter: Kennzeichnend für den Favismus durch Glukose-6-Phosphat-Dehydrogenase-Mangel – einen ererbten Enzymdefekt – ist eine schubweise Blutarmut, wobei die Schübe durch den Verzehr von Saubohnen (Favabohnen, daher der Name), bestimmte Arzneimittel oder Infektionen ausgelöst werden. Bei der Kugelzell[en]anämie (Sphärozytose) führen Fehler in der äußeren „Umhüllung“ (Zellmembran) zu einer Kugelform der sonst eher platten roten Blutkörperchen und damit zu einem beschleunigten Abbau. Bei der Sichelzell[en]anämie und den Thalassämien werden „falsche“ rote Blutfarbstoffe gebildet. Bei der Sichelzellenanämie neigen die roten Blutkörperchen dadurch zu einer Sichelform mit daraus resultierenden Durchblutungsstörungen. Die Thalassämie ruft je nach Form und Ausprägung sehr unterschiedlich starke Beschwerden hervor, darunter eine schwere Blutarmut und Knochenveränderungen. Sichelzellenanämie und Thalassämie sind in Mitteleuropa selten, sie betreffen vor allem Asiaten, Afrikaner und Bewohner der Mittelmeerländer.
Erworbene hämolytische Anämien. Entstehen hämolytische Anämien erst im Erwachsenenalter, sind meist Autoimmunerkrankungen, Medikamente, Infektionen oder Krebs, vor allem Lymphome, die Ursache.
Blutarmut durch Blutverlust
Die dritte Gruppe der Anämien ist die Blutarmut durch Blutverlust (Blutungsanämien), z. B. nach einer schweren Geburt, nach einem Unfall oder nach einer Operation, wenn mehr als 1–2 Liter Blut verloren wurden. Damit die Blutgefäße, z. B. nach einer Verletzung, „gefüllt“ bleiben, fließt Gewebewasser ein und verdünnt das Blut, sodass der Gehalt des roten Blutfarbstoffs und der roten Blutkörperchen im Blut sinkt – eine Blutarmut entsteht. In der Folge wird die Produktion der roten Blutkörperchen angekurbelt, um für Ersatz zu sorgen. Bildet sich im Rahmen dieser Produktionssteigerung ein (relativer) Eisenmangel aus, spricht man – etwas inkonsequent – ebenfalls von einer Eisenmangelanämie.
Das macht der Arzt
Das kleine Blutbild, genauer gesagt der Hämoglobinwert, sichert nicht nur die Diagnose einer Blutarmut, sondern gibt auch durch Angaben zu Größe und Blutfarbstoffbeladung der roten Blutkörperchen erste Hinweise auf die Ursache.
Die weitere Eingrenzung der Ursache erfolgt zunächst durch Blutuntersuchungen, z. B. durch Bestimmung der Retikulozyten (ganz junge rote Blutkörperchen) zur Einschätzung der Bildungsrate der roten Blutkörperchen, durch Ferritin- und Transferrinbestimmung zur Einschätzung des Eisenhaushalts, durch Vitaminspiegelbestimmung (Folsäure; Vitamin B12) oder Antikörpersuche. Im weiteren Verlauf können zusätzliche Untersuchungen erforderlich werden, etwa eine Magen- und/oder Darmspiegelung zum Aufspüren einer Blutungsquelle bei einer Eisenmangelanämie, eine Magenspiegelung bei Vitamin-B12-Mangelanämie zur Sicherung der Magenschleimhautentzündung oder eine Knochenmarkpunktion bei Verdacht auf eine Blutbildungsstörung im Rahmen einer Knochenmarkerkrankung.
Diese Untersuchungen sind nötig, da die Behandlung der Blutarmut je nach Ursache völlig unterschiedlich ist:
- Bei einer Eisenmangelanämie wird eine ursächliche Magen- oder Darmerkrankung behandelt (gegebenenfalls Beseitigung einer Blutungsquelle) und das fehlende Eisen durch Tabletten (z. B. Ferro sanol®, Lösferron®) zugeführt.
Präparate erster Wahl sind Eisen(II)-sulfate, da diese direkt resorbierbar sind. Bei Unverträglichkeit kann auf dreiwertige Eisen(III)-Präparate umgestiegen werden, die jedoch vom Körper vor der Resorption erst zu zweiwertigen reduziert werden müssen. Um die Eisenspeicher wieder aufzufüllen, muss die Behandlung mehrere Monate lang durchgeführt werden (Faustregel: nach Normalisierung des Blutbilds noch einmal die gleiche Zeit). Nicht erschrecken, wenn der Stuhlgang schwarz wird – das kommt von den Eisentabletten. Bei einer Unverträglichkeit trotz Präparatwechsel kann Eisen auch in die Vene gespritzt oder als Kurzinfusion gegeben werden, was in der Hausarztpraxis problemlos durchführbar ist.
- Auch Vitamin B12 und Folsäure können medikamentös ersetzt werden, wobei bei einer perniziösen Anämie Spritzen erforderlich sind, da Vitamin B12 aus Tabletten nicht aufgenommen wird. Die ursächliche Magenschleimhautentzündung bedarf wegen des erhöhten Magenkrebsrisikos jährlicher Kontrollen durch eine Magenspiegelung.
- Bei der Anämie der chronischen Erkrankung ist die Behandlung der Grundkrankheit vorrangig. Wird z. B. die Entzündung besser, verschwindet die Blutarmut von selbst. Eine Eisengabe ist zwecklos, da das Eisen nicht verwertet wird.
- Die renale Anämie ist heute durch gentechnisch hergestelltes Erythropoetin (z. B. ERYPO®), das unter die Haut gespritzt wird, gut behandelbar.
- Bei den hämolytischen Anämien hängt die Behandlung von der Ursache ab. Bei vielen angeborenen Formen bessert eine Milzentfernung die Beschwerden – sie ändert zwar nichts an dem „Webfehler“ in den roten Blutkörperchen, verlängert aber deren Überlebenszeit und bessert so die Symptome der Blutarmut. Bei einigen hämolytischen Anämien des Erwachsenen und der aplastischen Anämie kann die Behandlung sehr schwierig sein und eine Immunsuppression (Unterdrückung des Immunsystems), in Extremfällen sogar eine Blutstammzelltransplantation notwendig machen.
- Bluttransfusionen sind nur bei sehr ausgeprägter Blutarmut erforderlich.
Komplementärmedizin
Die Pflanzenheilkunde bietet viele Saft- oder Teekuren, gebraut aus eisenhaltigen Pflanzen wie Brennnessel, Löwenzahn, Tausendgüldenkraut, Quecke, Brombeere (Blätter) oder Ackerschachtelhalmkraut. Diese können einen Eisenmangel jedoch nicht ausgleichen. Es spricht aber nichts dagegen, sie unterstützend zur medikamentösen Behandlung einzusetzen.
Selbsthilfe
Eisen. Eine wichtige Eisenquelle ist (rotes) Fleisch, aber auch Eier, Geflügel und Fisch liefern den wichtigen Mineralstoff. In puncto Eisen allzu einseitig auf Fleisch zu bauen ist wegen des hohen Fettgehalts von Fleisch (bei gleichzeitig ungesundem Fettsäureprofil) jedoch nicht gesund. Vollkornprodukte, Hülsenfrüchte und grüne Gemüse enthalten ebenfalls viel Eisen. Um die Eisenaufnahme aus der Nahrung zu verbessern, sollten pflanzliche Eisenträger zusammen mit Vitamin C gegessen werden (z. B. Erbsen mit Kartoffeln oder Vollkornprodukte mit frischem Orangensaft oder Paprika). Damit erreichen Sie zweierlei: Die Eisenaufnahme wird gesteigert und einem Vitamin-C-Mangel wird vorgebeugt, der ebenfalls zu einer Blutarmut führen kann (auch wenn dies hierzulande sehr selten ist).
Folsäure. Eine ausreichende Versorgung mit Folsäure ist schon bei normaler Ernährung schwierig. Grüne Gemüse, Hülsenfrüchte, Kartoffeln, Vollkornprodukte, Milch, Hefe, Innereien wie Leber und Niere, Ei und Soja enthalten zwar viel Folsäure, doch geht beim Kochen einiges davon verloren, denn Folsäure ist hitze- und lichtempfindlich.
Vitamin B12 kommt in Fleisch, Fisch, Eiern, Milch sowie in geringen Mengen in Sauerkraut, Hülsenfrüchten und Wurzelgemüsen vor. Aufgrund des niedrigen Bedarfs, einer hohen Speicherfähigkeit des Organismus und wahrscheinlich auch durch „Nebenquellen“ wie ungeschältes Obst ist eine zu geringe Zufuhr des Vitamins aber selten.
Vorsorge
Eisen. In Bezug auf die Eisenversorgung ist eine ausgewogene Ernährung mit Fleisch am besten. Ein Verzicht auf Fleisch muss aber nicht zu einem Eisenmangel führen, falls die Nahrung sorgfältig zusammengestellt wird. Schwangere hingegen müssen fast immer Eisentabletten einnehmen – da das Ungeborene vorgeht, kommt die Mutter praktisch immer zu kurz.
Folsäure. Ein Folsäuremangel steigert das Risiko einer Rückenmarkfehlbildung (Spina bifida) beim Ungeborenen. Frauen mit Kinderwunsch sollten möglichst schon vor der Empfängnis, spätestens aber vom Erkennen der Schwangerschaft bis zum Ende des dritten Monats Folsäuretabletten einnehmen, da diese das Fehlbildungsrisiko erwiesenermaßen senken.
Folsäure spielt auch eine Rolle bei der Prävention von Herz-Kreislauf-Erkrankungen. Die zusätzliche Gabe von Folsäure senkt nämlich das Homozystein im Blut, einen unabhängigen Risikofaktor für die Entstehung von kardiovaskulären Erkrankungen.
Blutungsneigung und Blutgerinnungsstörungen
Krankhafte Blutungsneigung (hämorrhagische Diathese): Im Vergleich zur vorliegenden Verletzung zu starke oder zu lang anhaltende Blutung oder eine Spontanblutung ohne erkennbaren Anlass. Milde Formen sind relativ häufig und werden oft erst durch routinemäßige Blutuntersuchungen erkannt, schwere Formen sind insgesamt selten. Behandlung und Aussichten sind von Ursache und Ausprägung der Störung abhängig.
Leitbeschwerden
- Gehäuft blaue Flecke ohne Grund
- Nach Verletzungen oder einer Zahnentfernung zu starke oder zu lang anhaltende Blutungen oder erneut auftretende Blutungen nach bereits erfolgtem Stillstand
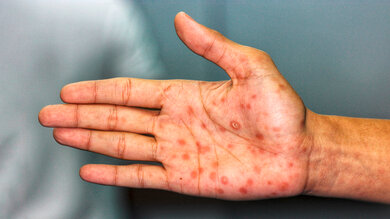
- Haut(ein)blutungen verschiedener Größe: stecknadelkopfgroße (Petechien), viele kleine wie ein Ausschlag(Purpura), ungefähr münzgroße (Sugillationen) oder flächenhafte (Suffusionen).
Wann zum Arzt
In den nächsten 2 Wochen, wenn im Vergleich zu früher mehr blaue Flecke oder Hautblutungen (ohne vorherige Verletzung) auftreten
Heute oder am nächsten Tag, wenn
- Sich auf einmal stecknadelkopfgroße Flecke auf der Haut bilden
- Plötzlich auffällig viele blaue Flecke oder kleine Blutungen bei der Behandlung mit gerinnungshemmenden Medikamente auftreten
Sondertext: Gerinnungshemmende Medikamente
Sofort bei jeder Blutung, die sich nicht stillen lässt.
Stillung lebensbedrohlicher Blutungen
Ab einem Verlust von 1 Liter Blut besteht beim Erwachsenen Schockgefahr. Deshalb muss bei der Stillung größerer Blutungen schnell vorgegangen werden. Fast jede Blutung ist durch genügend starken Druck von außen auf die Blutungsquelle zum Stillstand zu bringen, am besten durch einen Druckverband und durch Hochlagern des betroffenen Körperteils.
Bei lebensbedrohlichen Blutungen reicht ein Druckverband allerdings nicht aus. Das Blutgefäß muss gezielt mit der Hand zusammengedrückt werden. Hierzu wird gegebenenfalls in die Wunde hineingedrückt. Dazu verwendet man eine sterile Mullkompresse oder notfalls saubere Tücher.
Die Erkrankungen
Plättchenbedingte Blutungsneigungen
Überwiegend sind die Blutplättchen (Thrombozyten) für eine krankhafte Blutungsneigung verantwortlich (plättchenbedingte Blutungsneigung). Typisch sind hierbei viele stecknadelkopfgroße Blutungen der Haut und der Schleimhäute (z. B. der Mundschleimhaut.
Am häufigsten sind zu wenige Blutplättchen vorhanden (Thrombozytopenie). Meist ist ihre Verminderung Folge einer immunologischen Reaktion gegen Medikamente (z. B. Schmerzmittel, Entzündungshemmer, Antibiotika) oder einer Autoimmunreaktion gegen die Blutplättchen selbst, was zu ihrem erhöhten Abbau führt. Ist für die Verminderung der Blutplättchen keine Ursache feststellbar, spricht der Arzt von idiopathischer thrombozytopenischer Purpura (also ursächlich unklar) oder Morbus Werlhof. Seltener werden im Knochenmark zu wenige Blutplättchen gebildet, z. B. nach Zytostatikabehandlung oder bei Leukämie.
Die zweite Möglichkeit der plättchenbedingten Blutungsneigung ist eine Funktionsstörung der Blutplättchen (Thrombozytopathie), die ebenfalls meist durch Medikamente bedingt ist (häufig durch Acetylsalicylsäure, z. B. Aspirin®). Die Zahl der Blutplättchen ist dabei normal.
Gerinnungsstörungen
Fehlen ein oder mehrere Gerinnungsfaktoren, so spricht der Mediziner von einer Gerinnungsstörung oder Koagulopathie. Für Gerinnungsstörungen typisch sind gehäufte blaue Flecke bis hin zu ausgedehnten Muskel- und Weichteilblutungen.
Auch wenn genaue Zahlen fehlen, sind die erworbenen Formen wahrscheinlich häufiger als die angeborenen. Mehrere Gerinnungsfaktoren werden in der Leber gebildet, weshalb jede ausgeprägte Leberfunktionsstörung zu Gerinnungsstörungen führt. Da die Leber hierzu Vitamin K benötigt, zieht auch ein Vitamin-K-Mangel Gerinnungsstörungen nach sich, wobei bei Erwachsenen der „künstliche“ Vitamin-K-Mangel durch eine Behandlung mit Cumarinen (hemmen die Blutgerinnung) am häufigsten ist. Eine rasch einsetzende Gerinnungsstörung ist die Verbrauchskoagulopathie, bei der im Rahmen lebensbedrohlicher Erkrankungen die Gerinnung zunächst krankhaft gesteigert ist und dann durch den erhöhten Verbrauch zusammenbricht. Gerinnungsfaktoren stehen dann praktisch nicht mehr zur Verfügung.
Bei den angeborenen Gerinnungsstörungen kommt das [von-] Willebrand-Jürgens-Syndrom am häufigsten vor, bei dem nicht ein Gerinnungsfaktor selbst, sondern ein unterstützendes Eiweiß fehlt. Schwere Formen sind selten. Weniger häufig, aber bekannter ist die Bluterkrankheit oder Hämophilie, bei der aufgrund eines genetischen Defekts der Gerinnungsfaktor VIII oder IX nicht gebildet werden kann (Hämophilie A bzw. Hämophilie B). Aufgrund des x-chromosomalen Erbgangs erkranken fast nur Jungen, beschwerdefreie Frauen können aber Überträgerinnen (Konduktorinnen) sein. Schwere Formen angeborener Gerinnungsstörungen treten meist schon im Kindesalter zutage. Leichte Ausbildungen bleiben oft ohne Beschwerden im Alltag und werden erst bei Zahnentfernungen oder Blutgerinnungstests vor Operationen entdeckt.
Gefäßbedingte Blutungsneigungen
Des Weiteren kann die Ursache einer Blutungsneigung auch in „undichten“ Gefäßen liegen (gefäßbedingte Blutungsneigung). Sie zeigt sich meist durch Hautblutungen unterschiedlicher Größe. Ernsthafte Blutungen sind selten.
Zu dieser Gruppe zählt z. B. der angeborene Morbus Osler (Rendu-Osler-Weber-Krankheit), der zur Bildung winziger, mit dem bloßen Auge gerade noch erkennbarer, rötlicher Gefäßerweiterungen v. a. in Haut und Schleimhäuten, aber auch in Leber und Nieren führt. Diese Gefäßerweiterungen neigen zu Blutungen; nur leichtes Berühren, etwa beim Rasieren, genügt, um eine Blutung auszulösen. Schleimhaut- und Nasenblutungen sowie Blut in Urin oder Stuhl sind weitere Symptome.
Bei älteren Menschen tritt häufig die harmlose senile Purpura auf. Infolge der normalen Hautalterung werden die kleinsten Gefäße in der Haut brüchig und lassen Blut hindurch, sodass sich vor allem an Handrücken, Unterarmen und Unterschenkelstreckseiten kleine Hautunterblutungen bilden, die von selbst wieder vergehen, aber möglicherweise dunkler pigmentierte Stellen hinterlassen. Ähnlich sehen die gefäßbedingten Blutungen bei Langzeitbehandlung mit Kortisonen aus, bei denen die Haut ebenfalls dünner und verletzlicher wird.
Auch immunologische Reaktionen auf Medikamente sowie autoimmune Gefäßentzündungen, z. B. die klassische Panarteriitis nodosa, können zu gefäßbedingten Blutungen führen. Seltener sind infektiös-allergische Gefäßentzündungen nach dem Kindesalter (Purpura Schoenlein-Henoch).
Das macht der Arzt
Diagnosesicherung. Ein einfacher Test für Gerinnungsstörungen durch Gefäßschäden ist das Aufblasen einer Blutdruckmanschette am Arm etwas über den unteren Blutdruckwert: Zeigen sich nach fünf Minuten stecknadelkopfgroße Hautflecke, ist dies ein Zeichen für eine erhöhte Gefäßbrüchigkeit. Die Plättchenzählung aus dem Blutbild (wird bei jeder Blutbilduntersuchung durchgeführt) sowie die Gerinnungstests INR, PTT und PTZ sind in jedem Labor problemlos möglich und können meist zeigen, ob eine Gerinnungsstörung vorliegt. Insbesondere bei Funktionsstörungen der Blutplättchen oder einem Mangel einzelner Gerinnungsfaktoren sind aber Blutuntersuchungen in speziellen Gerinnungslabors nötig. Zudem können weitere Untersuchungen erforderlich sein, um die Ursache der Störung herauszufinden, etwa eine Knochenmarkuntersuchung bei Verdacht auf eine Blutplättchenbildungsstörung.
Therapie. Ist eine Ursache der Blutungsneigung feststellbar, wird diese beseitigt, also z. B. das auslösende Medikament abgesetzt oder die Autoimmunerkrankung behandelt. Bei Hämophilie wird der fehlende Gerinnungsfaktor regelmäßig in die Vene gespritzt. Nach entsprechender Schulung kann dies der Patient selbst ausführen. 2016 erhielten einige neue Medikamente die Zulassung: Albutrepenonacog alfa (Idelvion®), Nonacog gamma (Rixubis®) und Eftrenonacog alfa (Alprolix®) zur Behandlung von Hämophilie B, Efmoroctocog alfa (Elocta®) von Hämophilie A. Gemeinsam ist den neuen Präparaten eine längere Eliminationszeit als bei älteren Wirkstoffen. Daher ist im Vergleich zu älteren Präparaten eine seltenere Applikation erforderlich.
Milde Formen der idiopathischen thrombozytopenischen Purpura sind nur kontrollbedürftig, sie verschwinden meist von selbst.
Weitergehende Maßnahmen sind nur bei bedrohlichen Blutungen, vor geplanten Operationen oder bei sehr niedriger Blutplättchenzahl bzw. sehr niedrigen Spiegeln der Gerinnungsfaktoren erforderlich. Blutplättchen können heute durch Blutplättchenkonzentrate ersetzt werden, für die verschiedenen Gerinnungsfaktormangelzustände stehen sowohl Einzelfaktorpräparate als auch Präparate mit mehreren Gerinnungsfaktoren zur Verfügung. Viele davon werden mittlerweile gentechnisch hergestellt, sodass ein Infektionsrisiko (z. B. mit Hepatitis C) nicht mehr besteht.
Selbsthilfe
Die meisten Blutungsneigungen bestehen nur zeitweilig. Die Betroffenen sollten sich bis zur Besserung vor Verletzungen schützen und auf Warnzeichen einer bedrohlichen Blutung achten.
Auch die meisten Patienten mit einem Willebrand-Jürgens-Syndrom sind im Alltag nicht beeinträchtigt. Sie müssen nur vor Operationen auf ihre Erkrankung hinweisen, damit vorbeugend Medikamente gegeben werden.
Anders verhält es sich bei der Bluterkrankheit: Hier ist die Blutungsneigung meist so hoch, dass schon bei kleineren Verletzungen oder sogar vorbeugend Gerinnungsfaktoren gespritzt werden müssen und lebenslang Rücksicht auf die Erkrankung genommen werden muss (z. B. Meiden bestimmter Sportarten). Die meisten Betroffenen haben sich seit ihrer Kindheit einen angepassten Lebensstil angewöhnt und schon früh das Spritzen erlernt. Zu den empfohlenen Maßnahmen im Umgang mit der Krankheit zählt die sorgfältige Zahnpflege, um z. B. umfangreichere Zahnsanierungen zu verhindern. Ein spezielles Geschicklichkeitstraining hilft oft, Verletzungen vorzubeugen. Rat und Hilfe bezüglich der vielen praktischen Fragen erhalten Sie z. B. bei Selbsthilfegruppen.
Weiterführende Informationen
- www.dhg.de – Deutsche Hämophilie-Gesellschaft, Hamburg und
- www.igh.info – Interessengemeinschaft Hämophiler e. V., Bonn: Beides sind Selbsthilfeorganisationen, vor allem für Menschen mit Bluterkrankheit und (ausgeprägtem) Willebrand-Jürgens-Syndrom. Wenig medizinische Texte auf den Internetseiten, aber Bestellmöglichkeiten für Broschüren, Bluterausweis und Dokumentationskalender.
Hämochromatose
Hämochromatose (primäre Siderose, Hämosiderose, Eisenspeicherkrankheit): Erbliche Eisenstoffwechselstörung mit übermäßiger Eisenaufnahme aus dem Darm, die zu einer massiven Eisenüberladung zahlreicher Organe und zu deren Schädigung führt.
Leitbeschwerden
- Müdigkeit
- Bronzefarbene Haut
- Hormonstörungen mit Impotenz bei Männern und Störungen der Regelblutung bei Frauen
- Gelenkschmerzen
- Oberbauchbeschwerden (infolge einer Beteiligung der Leber)
- Durst, vermehrte Urinmenge (durch Diabetes, infolge einer Beteiligung der Bauchspeicheldrüse)
Die Erkrankung
Bei der erblichen Hämochromatose wird ständig zu viel Eisen aus dem Darm aufgenommen, das sich in zahlreichen Organen ablagert und vor allem Bauchspeicheldrüse, Leber, Herz und Hormondrüsen schädigt. Die Beschwerden beginnen bei Männern meist im mittleren Lebensalter, bei Frauen erst nach den Wechseljahren (davor wird der Eisenüberschuss durch die Regelblutung „natürlich“ entsorgt).
Das macht der Arzt
Die Diagnose ist heute meistens durch verschiedene Blutuntersuchungen (Nachweis bestimmter Genmutationen) möglich, eine Leberbiopsie wird daher nur noch selten nötig. Die Hauptsäulen der Behandlung sind Aderlässe zur Entfernung des überschüssigen Eisens sowie eine eisenarme Kost. Schwarzer Tee, zu den Mahlzeiten getrunken, vermindert die Eisenaufnahme im Darm. Wird die Erkrankung behandelt, bevor sich eine Leberzirrhose oder Herzinsuffizienz (Herzschwäche) entwickelt hat, ist die Lebenserwartung normal.
Weiterführende Informationen
- www.haemochromatose.org – Internetseite der Hämochromatose-Vereinigung Deutschland e. V., Köln: Selbsthilfegruppe mit medizinischen Informationen und über 20 Kontaktstellen in ganz Deutschland.
Leukämien
Leukämie (Blutkrebs, „weißes Blut“): Bösartige Bluterkrankung mit unkontrollierter Vermehrung abnormer weißer Blutkörperchen. Dadurch kommt es zu einem Mangel an gesunden roten und weißen Blutkörperchen und Blutplättchen mit uncharakteristischen Allgemeinbeschwerden, Infekt- und Blutungsneigung. Leukämien können in jedem Lebensalter auftreten und betreffen Männer etwa gleich häufig wie Frauen. Behandlung und Aussichten hängen von der Leukämieform ab, wobei die Aussichten für Kinder (rund 80 % Langzeitüberlebende) besser sind als für Erwachsene.
Leitbeschwerden
- Müdigkeit, Abgeschlagenheit, Fieberschübe, Nachtschweiß
- Verminderte körperliche Belastbarkeit mit schnellem Puls und Atemnot, Blässe, Kollapsneigung (durch Mangel an roten Blutkörperchen)
- Gehäuft blaue Flecke, Hautblutungen, z. B. kleine stecknadelkopfgroße rote Hautflecke an den Beinen nach längerem Stehen oder mäßiger körperlicher Aktivität, Schleimhautblutungen im Mund, z. B. bis dahin nicht gekanntes, häufiges Zahnfleischbluten
- Infektneigung
- Möglicherweise Druckgefühl im linken Oberbauch und Knochenschmerzen
- Bei akuten Leukämien rasche Entwicklung der Beschwerden oft innerhalb weniger Wochen, bei chronischen Leukämien schleichender Beginn
Je nach Leukämieform möglicherweise:
- Geschwollene Lymphknoten, vor allem bei lymphatischen Leukämien
- Hautjucken, vor allem bei chronischer lymphatischer Leukämie
Wann zum Arzt
In den nächsten Tagen, wenn über einen längeren Zeitraum einzelne der oben genannten Beschwerden auftreten
Die Erkrankung
Wie alle teilungsfähigen Zellen im Körper können auch die Blutstammzellen im Knochenmark entarten. Die Frage nach dem „Warum“ bleibt dabei in aller Regel unbeantwortet. Mittlerweile ist zwar bekannt, dass bestimmte Viren, Chemikalien, Strahlen und auch genetische Faktoren (z. B. deutliche Risikoerhöhung beim Down-Syndrom) mit eine Rolle spielen, jedoch liegt beim Großteil der Betroffenen keiner der bekannten Risikofaktoren vor. Dass Leukämien zwar nicht direkt erblich, aber doch von Mutter zu Kind übertragbar sind, konnte kürzlich belegt werden. Mittels Gentest lässt sich nachweisen, dass Krebszellen des Kindes die gleiche Genmutation aufweisen wie die der Mutter. Zur Übertragung im Mutterleib kann es kommen, weil die Krebszellen das Immunsystem des Babys umgehen. Ihnen fehlen bestimmte DNA-Abschnitte, an denen das Immunsystem Eindringlinge sonst erkennt.
Die entarteten, bösartigen Zellen nehmen an Zahl zu und werden schließlich ins Blut ausgeschwemmt. Ihre Vermehrung geht auf Kosten der gesunden Blutkörperchen im Knochenmark, sodass diese verdrängt werden. Da aber die bösartigen Zellen gleichzeitig ihre „normalen“ Aufgaben nicht mehr erfüllen – sie verlieren ihre Fähigkeiten, im Rahmen der Immunabwehr aktiv zu werden – fehlen schließlich funktionsfähige rote und weiße Blutkörperchen sowie Blutplättchen. Die bösartigen Zellen breiten sich ungehindert im Körper weiter aus und befallen z. B. Leber, Milz, Gehirn und Haut.
Einteilung der Leukämien
Die Einteilung von Leukämien (und Lymphomen) ist hoch kompliziert und derzeit im Umbruch. Am gebräuchlichsten ist nach wie vor die historisch gewachsene Einteilung:
- Nach dem Verlauf wird zwischen den rasch verlaufenden akuten Leukämien und den schleichend beginnenden chronischen Leukämien unterschieden.
- Ganz frühe Blutstammzellen können sich in Richtung aller Blutkörperchen weiterentwickeln. Der Stammbaum gabelt sich jedoch schon bald in eine Reihe für die Lymphozyten und eine für die Granulozyten und Monozyten. Je nachdem, zu welcher Reihe die bösartigen weißen Zellen gehören, werden lymphatische Leukämien und myeloische Leukämien differenziert. Ganz selten kommen undifferenzierte Leukämien vor, bei denen eine Einordnung der Zellen trotz modernster Methoden nicht gelingt.
Somit ergeben sich vier verschiedene Leukämieformen: akute lymphatische Leukämie (ALL), akute myeloische Leukämie (AML), chronische lymphatische Leukämie (CLL) und chronische myeloische Leukämie (CML). 80 % der akuten Leukämien bei Erwachsenen sind myeloische, 20 % lymphatische.
Myeloproliferative Erkrankungen. Mit den Leukämien verwandt sind die myeloproliferativen Erkrankungen, bei denen alle Blutzellarten im Knochenmark außer den Lymphozyten wuchern, jeweils eine davon aber ganz besonders. Zu den myeloproliferativen Erkrankungen zählen:
- Polyzythämie
- Essenzielle Thrombozythämie mit Wuchern der Blutplättchen und hoher Thrombosegefahr, aber guter Behandelbarkeit
- Osteomyelofibrose mit bindegewebigem Knochenmarkumbau, der aber die Folge von Botenstoffen wuchernder Blutplättchenvorläufer ist.
Die Erkrankungen verlaufen auch ohne Behandlung relativ langsam über Jahre und können ineinander übergehen.
Myelodysplasien. Myelodysplasien sind Erkrankungen der Blutstammzellen mit Wachstums- und Reifungsstörungen der Blutzellen. Das Knochenmark enthält viele (abnorme) Blutzellvorstufen, da diese sich jedoch nicht mehr zu funktionsfähigen Blutzellen weiterentwickeln können, finden sich im Blut meist zu wenige rote und weiße Blutkörperchen sowie Blutplättchen. Die Myelodysplasien treten vor allem jenseits des 50. Lebensjahrs auf. Leitbeschwerden sind Blutarmut, Infektionsneigung und Blutungen. Myelodysplasien nehmen meist einen langsamen Verlauf, können aber in eine akute (myeloische) Leukämie übergehen.
Das macht der Arzt
Diagnosesicherung. Eine Verdachtsdiagnose ist meist schon aufgrund des Blutbilds möglich, das bei den akuten Leukämien Vorstufen der weißen Blutkörperchen (Blasten) und bei den chronischen Leukämien viel zu viele weiße Blutkörperchen enthält. Eine Knochenmarkuntersuchung ist trotzdem immer erforderlich, um die Leukämie exakt klassifizieren und die Behandlung planen zu können. Außerdem wird durch Ultraschalluntersuchungen, CT, Kernspin und bei der akuten lymphatischen Leukämie auch durch eine Liquoruntersuchung geklärt, welche Organe außer dem Knochenmark befallen sind. Weitere Untersuchungen können je nach geplanter Behandlung erforderlich sein, da bei einigen Behandlungsformen bestimmte Vorerkrankungen ausgeschlossen oder zumindest behandelt sein müssen.
Therapie der akuten Leukämie (AML und ALL). Ziel bei Patienten unter etwa 60 Jahren ist fast immer die Heilung – entsprechend aggressiv muss die Behandlung sein. Wegen der hierdurch und durch die Grunderkrankung bedingten Risiken darf die Behandlung nur an speziellen Zentren erfolgen, die den Patienten z. B. sicher durch ein „Zelltief“ (Aplasie) mit äußerster Infektionsgefahr bringen können.
In der ersten Behandlungsphase (Induktionsbehandlung) wird versucht, den Patienten durch eine aggressive Chemotherapie in eine Vollremission zu bringen. Danach schließt die Konsolidierungsbehandlung an, in der versucht wird, die eingetretene Besserung zu stabilisieren. Sodann folgt klassischerweise eine weniger belastende Erhaltungstherapie (die Chemotherapie wird in niedriger Dosierung fortgesetzt). Welche Patienten von einer Blutstammzelltransplantation profitieren (und, falls ja, von einem anderen Spender oder sich selbst) oder ob gerade bei einem Rückfall Antikörperbehandlungen eine Verbesserung bringen, ist Gegenstand von Forschungen und ständig im Fluss.
Sondertext: Knochenmark- und periphere Blutstammzelltransplantation
Bei akuter lymphatischer Leukämie werden außerdem Zytostatika durch eine Lumbalpunktion in den Liquorraum gegeben, und das Gehirn wird bestrahlt, da sonst von den Hirnhäuten nicht selten ein Rückfall ausgeht.
Bei Patienten über 60 Jahren hängt es sowohl von der Leukämieform und ihrer Ausbreitung als auch vom Gesamtzustand des Patienten ab, ob eine aggressive Behandlung sinnvoll oder ein Bremsen des Zellwucherns durch mildere Zytostatika besser ist.
Therapie der chronischen myeloischen Leukämie (CML). Unbehandelt zeigt die chronische myeloische Leukämie zwar einen Verlauf über mehrere Jahre, geht dann aber immer in eine kaum behandelbare Blastenkrise über, die einer akuten Leukämie ähnelt (massenhaft unreife weiße Blutkörperchen werden produziert, die keine Funktion erfüllen können).
Derzeit wird Patienten unter etwa 55 Jahren nach einer Verminderung der Zellen mit Hydroxyharnstoff (z. B. Litalir®) zumeist eine frühe Knochen- bzw. Blutstammzelltransplantation angeraten, die nach wie vor die einzige Chance auf Heilung, aber mit einer erheblichen Rate teils tödlicher Komplikationen verbunden ist. Bei älteren Patienten ist der Tyrosinkinasehemmer (TKI) Imatinib (Glivec®) mittlerweile die erste Wahl. Er ist so wirksam, dass die Frage wieder offen ist, welche Patienten eine Knochenmarktransplantation überhaupt noch brauchen. Schlägt die Behandlung nicht (mehr) an, bieten sich als Alternative die Tyrosinkinasehemmer Dasatinib (Sprycel®) und Nilotinib (Tasigna) an.
Risiken. Leider drohen Tyrosinkinasehemmer, eine vorbestehende Hepatitis-B-Virus-Infektion zu reaktiven. Notwendig ist deshalb ein Hepatitis-B-Screening vor Behandlungsbeginn und bei vorliegender Infektion bei unerlässlicher Therapie mit TKIs eine engmaschige Überwachung während und nach der Behandlung.
Therapie der chronischen lymphatischen Leukämie (CLL). Die chronische lymphatische Leukämie betrifft vor allem ältere Menschen über 60 Jahre. Sie verläuft ganz langsam und schränkt die Erkrankten oft viele Jahre kaum ein. Deshalb wird sie nur bei zunehmenden Beschwerden mit einer schonenden Chemotherapie oder einer Antikörperbehandlung (mit Alemtuzumab, Mabcampath®) behandelt. Ibrutinib (Imbruvica®) eignet sich als Folgebehandlung für Erwachsene, bei denen die CLL bereits erfolglos behandelt wurde, sowie als Erstbehandlung für Erwachsene, deren Leukämiezellen als genetische Merkmale eine 17p-Deletion oder eine TP53-Mutation aufweisen.
Sondertext: Kleines Lexikon der Leukämietherapie
Prognose
Durch die neuen Therapieformen wie z. B. die Blutstammzelltransplantation haben sich die Prognosen spürbar verbessert. So war bis vor kurzem für über 60-Jährige eine AML unheilbar und tödlich. Durch die Möglichkeit einer Blutstammzelltransplantation mit reduzierter Konditionierung ändert sich dies möglicherweise, die Therapieform ist aber so neu, dass es noch keine Zahlen über das Langzeitüberleben gibt. Ansonsten hängt die Prognose stark vom Subtyp ab und ist bei der AML generell schlechter als bei der ALL.
Hilfe durch Angehörige
Sowohl die Erkrankung als auch die Behandlung vermindern die Zahl der gesunden weißen Blutkörperchen. Häufiger als andere Krebskranke müssen Patienten mit einer Leukämie zum Schutz vor Infektionen für eine gewisse Zeit in einem keimarmen Zimmer untergebracht werden. Die Betroffenen dürfen das Zimmer nicht verlassen und nur wenige Besucher empfangen. Leidet der Kranke sehr unter der Isolierung, kann man als Angehöriger ruhig Verwandte und Bekannte zu Anrufen oder Briefen motivieren und diese auch zeitlich etwas verteilen.
Bei vielen Patienten stellt sich die Frage nach einer Knochenmarktransplantation. Sowohl die Entscheidungsfindung als auch das Warten auf eine geeignete Spende erhöhen die psychische Belastung des Kranken. Hier sind die Angehörigen stark als Gesprächspartner und als „Spiegel der Gedanken“ gefordert.
Weiterführende Informationen
- www.bergundtal-ev.de – Internetseite des Berg und Tal e. V., Essen: Von der Klinik und Poliklinik für Knochenmarktransplantation des Universitätsklinikums Essen unterstützte Selbsthilfegruppe.
- www.leukaemie-hilfe.de – Internetseite der Deutschen Leukämie- und Lymphom-Hilfe e. V. (DLH, Bonn): Selbsthilfeorganisation für Erwachsene mit Leukämien und Lymphomen, mit umfangreichem Literaturverzeichnis und Adressen regionaler Gruppen.
- H. Delbrück: Knochenmark- und Stammzelltransplantation nach Krebs. Kohlhammer, 2005. Für Laien verständliches Buch, das auch die Zeit nach der Transplantation behandelt.
Lymphome, maligne
[Maligne] Lymphome (bösartige Lymphome, oft nicht ganz korrekt auch Lymphknotenkrebs genannt): Sammelbezeichnung für verschiedene bösartige Erkrankungen der Lymphozyten, die oft in den Lymphknoten beginnen. Die malignen Lymphome werden unterteilt in Hodgkin- und Non-Hodgkin-Lymphome. Hodgkin-Lymphome (so genannt nach ihrem Erstbeschreiber Thomas Hodgkin) betreffen eher Jugendliche und junge Erwachsene, Non-Hodgkin-Lymphome treten bevorzugt im mittleren und höheren Lebensalter auf. Behandlung und Aussichten sind von der genauen Art des Lymphoms abhängig und sehr unterschiedlich.
Leitbeschwerden
- Schmerzlose Lymphknotenvergrößerung (tastbare „Knoten“) am Hals, in der Achsel oder der Leiste
- Möglicherweise uncharakteristische Allgemeinbeschwerden wie etwa Müdigkeit oder verminderte Leistungsfähigkeit. Besonders charakteristisch sind dabei die sogenannten B-Symptome: Gewichtsverlust von über 10 % im letzten halben Jahr, Nachtschweiß und unklares Fieber über 38 ºC
- Möglicherweise Hautjucken
- Selten, aber ebenfalls charakteristisch: Schmerzen in den vergrößerten Lymphknoten nach Alkoholgenuss (Alkoholschmerz)
Wann zum Arzt
In der nächsten Woche, wenn eine Lymphknotenschwellung länger als drei Wochen besteht. Die kritische Größe ist ~ 1,5 cm, da Lymphknoten nach Entzündungen nicht selten auf Dauer etwas größer sind als vorher.
Die Erkrankung
Die Bezeichnung maligne Lymphome umfasst Krebse durch entartete Zellen des lymphatischen Immunsystems. Die durch Metastasen Tochtergeschwülste verursachten, ebenfalls bösartigen Lymphknotenvergrößerungen zählen nicht dazu.
Die Ursache maligner Lymphome ist, von Ausnahmen abgesehen, bis heute unklar und mit Sicherheit bei den verschiedenen Untergruppen nicht einheitlich. Bei einigen Formen spielen Viren eine Rolle, vor allem das Epstein-Barr-Virus, bei anderen wird der sich im Lauf des Lebens summierenden Schadstoffbelastung ein Einfluss zugeschrieben, die sich in den als „Sondermüllsammelstellen“ arbeitenden Lymphknoten anreichert.
- Hodgkin-Lymphome gehen von entarteten (B-)Lymphozyten der Lymphknoten aus. Sie heißen nach ihren Erstbeschreibern Hodgkin- und Reed-Sternberg-Zellen. Hodgkin-Lymphome sind sehr gut behandelbar – lange Zeit war sogar unklar, ob die Erkrankung überhaupt bösartig ist.
- Alle anderen bösartigen Lymphome heißen Non-Hodgkin-Lymphome. Ihre Einteilung ist durch die neuen zyto- und molekulargenetischen Untersuchungen noch komplizierter geworden, denn zu den Non-Hodgkin-Lymphomen gehören nun auch die lymphatischen Leukämien. Und durch die Tatsache, dass derzeit mehrere Einteilungen nebeneinander in Gebrauch sind, wird das Ganze noch unübersichtlicher. Non-Hodgkin-Lymphome können von B- oder T-Lymphozyten ausgehen. Die indolenten Non-Hodgkin-Lymphome zeigen einen langsamen Verlauf , z. B. chronische lymphatische Leukämie, die sehr aggressiven Non-Hodgkin-Lymphome verlaufen ohne Behandlung rasch tödlich z. B. bestimmte akute Leukämien. Die aggressiven Non-Hodgkin-Lymphome z. B. Plasmozytom liegen irgendwo dazwischen. Als Faustregel kann aber gelten, dass sich Non-Hodgkin-Lymphome viel schneller als Hodgkin-Lymphome im Körper ausbreiten, v. a. ins Knochenmark, wo sie zu einer Störung der Blutbildung führen.
Plasmozytom. Ein verhältnismäßig häufiges Non-Hodgkin-Lymphom ist das Plasmozytom, das vor allem bei älteren Menschen über 60 Jahren auftritt. Die entarteten Plasmazellen (ausgereifte Form der B-Lymphozyten) produzieren ein einziges Immunglobulin, oder Bruchstücke davon, das auch als Paraprotein bezeichnet wird. Das Plasmozytom bereitet erst spät Beschwerden, vor allem Knochenschmerzen und Knochenbrüche, da Knochensubstanz an vielen Stellen aufgelöst wird (wie ausgestanzt).
Das macht der Arzt
Zur Diagnosesicherung wird ein Lymphknoten entfernt und unter dem Mikroskop untersucht. Dies ist für den Patienten kaum belastend, da in aller Regel ein Lymphknoten direkt unter der Haut herausgenommen werden kann. Ergibt die feingewebliche Untersuchung des Lymphknotens ein Lymphom, folgt die Ausbreitungsdiagnostik, ohne die keine Behandlungsplanung möglich ist. Neben verschiedenen Ultraschalluntersuchungen, CT und Kernspin umfasst sie fast immer eine Knochenmarkuntersuchung.
Therapie von Hodkin-Lyphomen. Durch eine Chemotherapie mit nachfolgender Strahlenbehandlung werden bei den Hodgkin-Lymphomen Langzeitüberlebensraten von 70–95 % erreicht. Mediziner bemühen sich derzeit, die Behandlung noch individueller zu gestalten, z. B. Patienten mit besonders guten Aussichten herauszufinden, um ihnen eventuell die Bestrahlung zu ersparen, oder umgekehrt die wenigen Patienten möglichst früh herauszufiltern, die bislang nicht geheilt werden können, da sie möglicherweise von anderen Behandlungen profitieren.
Therapie von Non-Hodgkin-Lymphomen. Bei Non-Hodgkin-Lymphomen gibt es kein einheitliches Vorgehen. Generell werden indolente Lymphome eher spät, aggressive Non-Hodgkin-Lymphome hingegen ähnlich wie akute Leukämien behandelt. Die Aussichten für den Patienten sind von Tumor zu Tumor sehr unterschiedlich, aber insgesamt schlechter als bei Hodgkin-Lymphomen.
Weiterführende Informationen
- www.leukaemie-hilfe.de – Internetseite der Deutschen Leukämie- und Lymphom-Hilfe e. V. (DLH, Bonn): Selbsthilfeorganisation für Erwachsene mit Leukämien und Lymphomen.
- www.lymphome.de – Kompetenznetz Maligne Lymphome, Köln: Internetseite mit Informationen zu den Erkrankungen und Behandlungsstudien.
Polyglobulie und Polyzythämie
Polyglobulie (Blutverdickung): Überschießende Bildung roter Blutkörperchen, entweder als primäre, eigenständige Erkrankung (Polyzythämie, Polycythaemia vera; selten) oder als Folge einer anderen Krankheit (sekundäre Polyglobulie; häufig).
Leitbeschwerden
- Gesichtsröte („blühende“ Hautfarbe)
- Möglicherweise Kopfschmerzen, Schwindel, Ohrensausen
- Juckreiz
Die Erkrankung
Die häufigste Ursache eines Zuviels an roten Blutkörperchen ist das Rauchen, gefolgt von Lungen- oder Herzerkrankungen, die einen Sauerstoffmangel in den Geweben auslösen. Um mehr Sauerstoff bereitzustellen, werden verstärkt rote Blutkörperchen gebildet, in der Folge dickt das Blut ein. Seltener kurbeln Nierentumoren durch Abgabe des Hormons Erythropoetin die Bildung roter Blutkörperchen zu stark an. Manche Sportler missbrauchen das Hormon als Dopingmittel.
Von diesen (sekundären) Polyglobulien mit feststellbarer Ursache abzugrenzen ist die Polyzythämie, bei der sich die Blutstammzellen im Knochenmark langsam, aber unkontrolliert vermehren. Die Polyzythämie gehört zu den myeloproliferativen Erkrankungen, sie betrifft v. a. Ältere.
Das macht der Arzt
Die Unterscheidung zwischen den beiden Polyglobulieformen fußt vor allem auf Blutuntersuchungen (z. B. sind bei einer Polyzythämie weiße Blutkörperchen und Blutplättchen ebenfalls erhöht) und Lungenfunktionsprüfungen (bei Polyzythämie normal). Die Diagnosesicherung erfordert bei der Polyzythämie eine Knochenmarkuntersuchung. Im Zweifel kann heute eine molekulargenetische Blutuntersuchung bei fast allen Polyzythämie-Patienten die JAK2-Mutation nachweisen.
Gefährlich werden alle Polyglobulien dadurch, dass die zu große Menge an roten Blutkörperchen das Blut zäh werden lässt, sodass es zu Durchblutungsstörungen wie Schlaganfall und Herzinfarkt oder zu Thrombosen (Blutgerinnsel, die ein Gefäß verstopfen) kommen kann. Zur Blutverdünnung wird dem Patienten deshalb als „Erstmaßnahme“ bei einem Aderlass Blut entnommen und durch Flüssigkeit ersetzt. Bei sekundären Polyglobulien wird außerdem die Ursache des Sauerstoffmangels beseitigt. Bei der Polyzythämie vermögen Aderlässe und eine Behandlung mit Alpha-Interferon und/oder Hydroxyharnstoff (z. B. Litalir®) die Anzahl der Zellen meist über Jahre gut zu senken. Obwohl es sich bei letzterem um ein Zytostatikum handelt, ist die Behandlung in der Regel sehr gut verträglich. Litalir® erhöht aber langfristig das Leukämierisiko. Steigen insbesondere die Blutplättchen und damit die Thrombosegefahr bedrohlich an, können die Blutplättchen mit Anagrelid (Xagrid®) gesenkt werden.
Juckreiz kann mit Antihistaminika oder UV-Licht behandelt werden. Bei erhöhtem Harnsäurespiegel durch gesteigerten Zellumsatz wird Allopurinol (Zyloric®) eingesetzt.
Porphyrie
Porphyrie: seltene Stoffwechselstörung mit verschiedenen, meist angeborenen Bildungsstörungen der Häm-Komponente des roten Blutfarbstoffs. Hauptformen sind die akute intermittierende Porphyrie und die chronisch-hepatische Porphyrie.
Die Erkrankung
Das Eisen des roten Blutfarbstoffs ist an Porphyrin (ein ringförmiges Molekül) gebunden, beide zusammen werden als Häm bezeichnet. Ist nun durch ein Enzymdefekt die Porphyrinbildung gestört, wird dessen Produktion stark angekurbelt, da nur so ausreichend roter Blutfarbstoff hergestellt werden kann. Die dadurch im Überschuss produzierten atypischen und inkompletten Porphyrine werden nicht nur mit dem Urin ausgeschieden, sondern reichern sich auch vor allem in Haut, Knochen, Knorpel, Leber und Nervengewebe an und wirken dort toxisch.
Akute intermittierende Porphyrie. Bei der angeborenen akuten intermittierenden Porphyrie kommt es, ausgelöst durch Medikamente, Infektionen, Alkohol oder Fasten, zu Bauchbeschwerden und Herzrhythmusstörungen sowie möglicherweise zu Bewusstseinsstörungen, Lähmungen und anderen Ausfällen.
Chronisch-hepatische Porphyrie. Bei der ursächlich noch nicht ganz geklärten chronisch-hepatischen Porphyrie wird die Haut ab dem mittleren Erwachsenenalter sehr lichtempfindlich, wobei vor allem die Hautveränderungen der Hände auffällig sind. Zusätzlich zu Blutuntersuchungen ist eine Leberbiopsie nötig.
Das macht der Arzt
Akute intermittierende Porphyrie. Das Krankheitsbild ist oft so schwer, dass der Patient auf einer Intensivstation mit Infusionen behandelt werden muss. Die Aussichten bei der akuten intermittierenden Porphyrie sind gut, falls die Auslöser gemieden werden. Urin, der sich beim Stehenlassen rot verfärbt, tritt in der Hälfte der Fälle auf und sollte auch bei Beschwerdefreiheit durch Blut-, Urin- und Stuhluntersuchungen abgeklärt werden. Die Betroffenen erhalten dann einen Notfallausweis, aus dem auch die „sicheren“ und die „gefährlichen“ Medikamente hervorgehen.
Chronisch-hepatische Porphyrie. Können die Auslöser gemieden werden, allen voran Alkohol und die Einnahme einer Antibabypille, sind die Aussichten für die meisten Betroffenen gut.