Stoffwechsel
Hintergrundwissen Stoffwechsel
Aufbau und Funktion der Schilddrüse
Die Schilddrüse (Glandula thyroidea) ähnelt in ihrer Form einem Schmetterling. Dicht unterhalb des Kehlkopfs umfasst sie vorn und seitlich die Luftröhre, ist normalerweise von außen weder sicht- noch tastbar und füllt bei Frauen ein Volumen von 18 ml aus, bei Männern sind es 25 ml.
Die Schilddrüse bildet und speichert in speziellen Zellverbänden, den Follikeln, die Schilddrüsenhormone Thyroxin (T4 mit 4 Jodatomen) und Trijodthyronin (T3 mit 3 Jodatomen). Je nach Bedarf des Körpers gibt sie ihre Hormone an die Blutbahn ab, was durch das TSH (Thyreoidea stimulierendes Hormon) der Hypophyse reguliert wird.
Die lebenswichtigen Schilddrüsenhormone greifen in viele Stoffwechselvorgänge ein. Sie führen zu einer erhöhten Energiebereitstellung für Stoffwechselaktivitäten und beschleunigen die Herzfrequenz, erhöhen den Blutdruck und die Körpertemperatur. Auch für Wachstumsvorgänge sind sie unentbehrlich.
Zwischen den Follikeln liegen die C-Zellen, die das spezielle Hormon Kalzitonin produzieren. Dieses Hormon reguliert zusammen mit dem Parathormon (PTH) der Nebenschilddrüse den Kalziumhaushalt. Das Parathormon regt bei Bedarf die Osteoklasten (knochenabbauende Zellen) an, Kalzium aus den Knochen zu lösen und ins Blut abzugeben.
Blutzuckerselbstkontrolle im Rahmen der Diabetestherapie
Regelmäßig den Blutzuckerspiegel zu bestimmen und zu dokumentieren ist die Basis für die Behandlung von Diabetes und für einen eigenverantwortlichen Umgang mit der Erkrankung. So können Sie am besten herausfinden, wie Ernährung, Sport oder seelische Belastungen sich auf Ihren Blutzuckerspiegel auswirken und rechtzeitig erkennen, wann sich Ihre Stoffwechsellage verschlechtert.
Kontrolle der Blutzuckerwerte. Wenn Sie „spritzender“ Diabetiker sind, müssen Sie täglich mehrmals Ihre Blutzuckerwerte selbst kontrollieren, um die Insulindosis an den jeweils aktuellen Blutzuckerwert anzupassen. Wenn Sie hingegen nichtinsulinpflichtiger Typ-2-Diabetiker sind, hängt die Häufigkeit der Kontrolle Ihres Blutzuckers davon ab, ob Sie blutzuckersenkende Medikamente einnehmen. Wenn ja, sollten Sie mindestens einmal täglich Ihren Blutzucker bestimmen, wenn nicht, reicht meist zwei- bis fünfmal pro Woche aus. Genaue Vorgaben zur Kontrollhäufigkeit beim Typ-2-Diabetiker gibt es bisher nicht. Akutell wird eine Studie gestartet, die das klären soll (www.diabetes-deutschland.de/4715.htm). Wenn Sie sich bezüglich der Kontrollen unsicher sind, besprechen Sie Ihr Behandlungsziel mit ihrem Arzt und legen Sie dann gemeinsam die Kontrollabstände fest. Zwingend erforderlich sind intensive Blutzuckerkontrollen jedoch bei allen Behandlungsumstellungen, bei Erkältungen oder anderen akuten Erkrankungen oder wenn ungewöhnliche Umstände auftreten (z. B. Klimawechsel im Urlaub, Zeitverschiebung durch Flüge oder außergewöhnliche körperliche Belastungen).
Zwei Möglichkeiten gibt es, den Blutzucker zu kontrollieren: Entweder im Urin oder im Blut. Gegen die Bestimmung im Urin spricht, dass sie ziemlich ungenau und daher nur für Diabetiker geeignet ist, die keine blutzuckersenkenden Medikamente einnehmen. Dann wird zusätzlich das Blut vom Arzt wöchentlich kontrolliert. Wer insulinpflichtig ist, muss sich in jedem Fall pieksen, um den Blutwert zu messen.
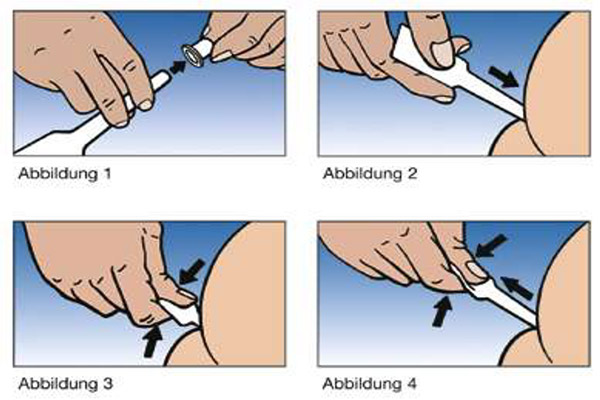
So messen Sie richtig. Der Blutzucker wird im Kapillarblut bestimmt: Mit einer Lanzette oder einem automatischen „Piekser“ wird ein Blutstropfen aus der seitlichen Fingerkuppe oder – seltener – dem Ohrläppchen (also aus kleinen Kapillargefäßen) entnommen und auf einen Teststreifen getropft. Ein elektronisches Messgerät bestimmt anschließend den Blutzuckerwert. Waschen Sie Ihre Hände, insbesondere wenn Sie etwas Zuckerhaltiges angefasst haben, vor jeder Messung mit warmem Wasser und massieren Sie den entsprechenden Finger leicht – das steigert die Durchblutung und erleichtert die Blutentnahme. Die Einstichstelle brauchen Sie nicht zu desinfizieren.
Entnehmen Sie das Blut am besten immer am stark durchbluteten Seitenrand der Fingerbeere, dann ist es weniger schmerzhaft. Wischen Sie nach dem Einstich den ersten Blutstropfen mit einem Tupfer ab und drücken Sie danach die Fingerbeere nochmals leicht zusammen, um einen zweiten, ausreichend großen Blutstropfen zu provozieren. Vermeiden Sie jedoch zu starkes Quetschen – dadurch werden Blutzellen zerdrückt, was den Messwert verfälscht. Wenn zu wenig Blut kommt, halten Sie die Hand tief nach unten oder streichen Sie mit dem Daumen der anderen Hand von der Handinnenfläche zum Finger hin.
Diabetes-Pass. Führen Sie ein Diabetikertagebuch oder lassen Sie sich einen Diabetes-Pass ausstellen, den Sie stets bei sich tragen, auch bei jedem Arztbesuch (Bezugsquelle). Er unterstützt Sie, aber auch den Arzt bei der Therapieführung und stellt im Notfall die richtige Hilfe sicher.
Blutzuckersenkende Medikamente (Orale Antidiabetika und Insuline)
Orale Antidiabetika werden zur Behandlung von Diabetes eingesetzt und haben zum Ziel, den Blutzuckerspiegel zu normalisieren. Alle nachfolgend genannten Medikamente werden in Form von Tabletten eingenommen, weshalb sie auch als orale Antidiabetika bezeichnet werden – im Gegensatz zum Insulin, das sich der Patient spritzt. Jedes dieser Medikamente wirkt auf eine andere Weise, was für den Arzt für die Diabeteseinstellung seines Patienten hilfreich ist (ähnlich wie bei der Einstellung des Bluthochdrucks). Es gibt andererseits kein allgemeingültiges Rezept, welches Medikament für den individuellen Typ-1- oder Typ-2-Diabetiker am besten ist.
- Sulfonylharnstoffe sind vor allem für normalgewichtige Typ-2-Diabetiker geeignet. Sie regen die Betazellen zur vermehrten Freisetzung von Insulin an, wodurch der Blutzucker rasch abfällt. Leider oft zu rasch – weshalb Unterzuckerungen nicht selten sind und deshalb Tablette und Mahlzeit im genauen Zeitabstand eingenommen werden müssen. Die Therapie beginnt mit einer niedrigen Dosierung, die dann gesteigert wird. Sulfonylharnstoffe wie Glibenclamid (z. B. Euglucon®, Glibenbeta®) werden morgens und abends in der Regel jeweils 30 Minuten vor dem Essen eingenommen, das neuere und schneller wirkende Glimepirid (z. B. Amaryl®) einmal täglich morgens zum Frühstück.
- Metformin (z. B. Diabesin®, Diabetase®, glucobon biomo®) hemmt die Neubildung von Zucker (Glukose) in der Leber und verbessert die Aufnahme von Blutzucker vor allem in die Muskelzellen. Zudem wirkt es schwach appetithemmend und nimmt positiven Einfluss auf die (Blutfette). Es ist als Monopräparat sowie in Kombination mit anderen oralen Antidiabetika verfügbar. Metformin wird nach dem Essen eingenommen. Eine mögliche Nebenwirkung ist die Entwicklung einer Laktatazidose, bei der sich im Blut Milchsäure ansammelt; eine Unterzuckerung ist hingegen nicht zu erwarten. Die bekannten Fälle von Laktatazidose betrafen vor allem Patienten mit Nierenschwäche. Die Dosierung sollte an die Nierenfunktion angepasst werden und die Nierenfunktion vor sowie regelmäßig während der Behandlung gemessen werden. Bei einer Creatinin-Clearance < 30 ml/min sollte Metformin nicht angewendet werden. Besondere Vorsicht gilt auch in Situationen, in denen sich die Nierenfunktion akut verschlechtern kann, zum Beispiel bei starkem Flüssigkeitsverlust, zeitgleicher Einnahme von Diuretika (entwässernden Mitteln) oder exzessivem Alkoholkonsum.
- Alpha-Glukosidasehemmer, die zu den Mahlzeiten eingenommen werden, hemmen die Kohlenhydrataufnahme im Darm. Dadurch steigt der Blutzuckerspiegel nach dem Essen weniger stark an. Zu Therapiebeginn wird die tägliche Dosis erst allmählich erhöht, was auch die sonst häufigen Verdauungsbeschwerden vermindert. Vorteil ist, dass Acarbose (z. B. Glucobay®), Miglitol (z. B. Diastabol®) und Guarmehl (z. B. Glucotard®) keine Unterzuckerung hervorrufen.
- Glinide (prandiale Glukoseregulatoren) werden als Reservemedikament verordnet, z. B. bei Niereninsuffienz mit einer Creatinin-Clearance < 25 ml/min, bei denen keine anderen oralen Antidiabetika und keine Insulintherapie infrage kommen. Sie steigern die Insulinfreisetzung in Abhängigkeit von der Höhe des Blutzuckerspiegels. Glinide wie Nateglinid (z. B. Starlix®) und Repaglinid (z. B. NovoNorm®) werden zu Beginn einer Mahlzeit eingenommen und erreichen innerhalb von etwa 45 Minuten ihre maximale Wirkung. Sinkt der Blutzuckerspiegel, lässt auch die Wirkung der Glinide nach.
- Glitazone (Insulinsensitizer) wie Pioglitazon (z. B. Actos®) und Rosiglitazon (z. B. Avandia®) erhöhen die Empfindlichkeit der Körperzellen gegenüber Insulin. Pioglitazon hemmt zudem die Produktion von Zucker (Glukose) in der Leber. Glitazone kommen meist erst zum Einsatz, wenn mit Sulfonylharnstoffen oder Metformin keine zufriedenstellende Blutzuckereinstellung (mehr) zu erreichen sind. Glitazone haben teils schwerwiegende Nebenwirkungen: Sie führen zu Ödemen in den Beinen (Wassereinlagerungen), verstärken eine Herzinsuffizienz und verursachen sogar Krebs. Studien etwa belegen, dass der Wirkstoff Pioglitazon Harnblasenkrebs begünstigt.
- Inkretinmimetika (Exanitid, Byetta®) und DPP4-Inhibitoren (Sitagliptin = Januvia®, in Kombination mit Metformin Janumet) sind neuartige Medikamente, die die Wirkung des blutzuckersenkenden Darmhormons GLP-1 verstärken. Die Wirkstoffe hemmen den Appetit und steigern die Insulinproduktion beim Typ-2-Diabetiker. Die Medikamente dieser neuen Wirkstoffgruppen sind derzeit noch nicht ausreichend erprobt, die therapeutischen Vorteile sind unklar. Zu Sitagliptin liegen Berichte über schwere Nebenwirkungen vor. Siehe dazu den Bericht der Europäischen Arzneimittelagentur EMEA und den Bericht der U.S. Food and Drug Administration. 2011 wurde eine nur einmal wöchentlich zu injizierende Form von Exenatid unter dem Namen Bydureon europäisch zugelassen. Neben der Blutzuckersenkung verzögert es die Magenentleerung, reduziert den Appetit und steigert das Sättigungsgefühl. Da die Wirkung vom Blutzuckerspiegel abhängig ist, besteht nur eine geringes Risiko für das Auftreten einer Unterzuckerung. Die Gewichtsabnahme ist dabei unabhängig vom Auftreten gastrointestinaler Nebenwirkungen wie Übelkeit oder Erbrechen.
- SGLT-2-Hemmer oder Gruppe der Gliflozine (Wirkstoff: Empagliflozin in Jardiance®, Dapagliflozin in Forxida®): Diese werden bei Typ-2-Diabetikern eingesetz, meist in Kombination mit anderen blutdrucksenkenden Medikamenten. Als Monotherapie sind Gliflozine für Patientinnen und Patienten zugelassen, die Metformin nicht vertragen. Sie sind entwässernd und fördern die Glucose-Ausscheidung über den Harn. Dadurch senken sie neben der Blutzuckerkonzentration auch das Gewicht durch Kalorienverlust. Durch die erhöhte Glucosekonzentration im Harn entstehen leicht Harnwegs- und Pilzinfektionen. Patienten mit Niereninsuffizienz sollten keine Gliflozine nehmen. Patienten, die Metformin vertragen, raten Experten tendenziell von Gliflozinen ab, da es aus bislang unbekannten Gründen zu leichten Blutfetterhöhungen und Nierenschäden kommt.
Orlistat gehört nicht zu den oralen Antidiabetika, wird aber zur Behandlung der Adipositas (Übergewicht) ab einem BMI ≥ 28 kg/m², der in Kombination mit einer ärztlich überwachten Reduktionsdiät eingesetzt. Es verringert die Fettresorption und damit die Kalorienaufnahme aus dem Darm, indem fettspaltende Enzyme gehemmt werden. In der Folge werden die Verdauung und die Resorption von bis zu 35% der mit der Nahrung aufgenommenen Fette verhindert und so das Serumcholesterin gesenkt. Es kommt primär zur Verringerung des Körpergewichts, wodurch sich sekundär die Glucosetoleranz verbessert und erhöhte Blutdruckwerte sinken können (siehe metabolisches Syndrom). Es profitiert allerdings nur ein Teil der Patienten. Bei diesen ist eine Reduktion des Körpergewichts um bis zu zehn Prozent möglich. Folglich macht die Einnahme von Orlistat auch keinen Sinn, wenn der Patient nach zwölf Wochen Einnahmedauer nicht fünf Prozent seines Ausgangsgewichts verloren hat. Bei chronischem Malabsorptionssyndrom, Cholestase, Schwangerschaft, Stillzeit und Überempfindlichkeit gegenüber Orlistat, soll dieses Medikament nicht eingenommen werden. Als Nebenwirkung können Blähungen und Fettstühle auftreten. Manchmal wird eine Verminderung der fettlöslichen Vitamine (Vit. A, D, E) beobachtet, die ggf. ergänzend eingenommen werden sollten. Es wurden Leberschäden (von leichten bis schweren) beobachtet, weswegen die EMA prüft, ob eine Neubewertung von Orlistat erforderlich ist.
Insuline. Die Industrie bietet eine große Auswahl an Insulinen, die eine optimal angepasste Insulintherapie an den individuellen Lebensstil ermöglichen. Hauptunterschied zwischen den verschiedenen Insulinzubereitungen ist zunächst die zeitliche
- Kurz wirkende Normalinsuline (Altinsuline) zum Spritzen kurz vor den Mahlzeiten im Rahmen der intensivierten konventionellen (herkömmlichen) Insulintherapie. Die Wirkung des Normalinsulins setzt nach 30 Minuten ein (Spritz-Ess-Abstand) und hält 3–4 Stunden an. Normalinsulin ist das einzige Insulin, das neben der Standardgabe als subkutane Spritze auch intravenös oder intramuskulär gespritzt werden kann (und damit für die Notfalltherapie einsetzbar ist). Die seit neuerem verfügbaren Analoginsuline benötigen keinen Spritz-Ess-Abstand mehr, weshalb sie auch zum oder nach dem Essen gespritzt werden können.
- Mittellang wirkende Intermediärinsuline und …
- … Lang wirkende Verzögerungsinsuline (Basalinsuline, Depotinsuline). Letztere dienen dazu, den ständigen Grundbedarf des Körpers an Insulin zu decken. Sie wirken für 12 bis zu 24 Stunden und müssen deshalb nur ein- bis zweimal täglich gespritzt werden.
- Mischinsuline bestehen aus einer festen Mischung aus Normal- und Verzögerungsinsulin, wobei sie in verschiedenen Mischungsverhältnissen der beiden Komponenten erhältlich sind.
Das medizinische Fachgebiet Endokrinologie
Das medizinische Fachgebiet, das sich mit Hormon- und Stoffwechselstörungen sowie den hormonproduzierenden Organen und Drüsen beschäftigt, ist die Endokrinologie. Sie ist ein Teilgebiet der Inneren Medizin.
Spezielle Hormonstörungen, die z. B. die Geschlechtsorgane betreffen, werden von anderen Disziplinen behandelt: die häufig hormonell mitbedingte ungewollte Kinderlosigkeit beispielsweise von der gynäkologischen Endokrinologie, einem Teilgebiet der Frauenheilkunde.
Diagnostische Methoden in der Endokrinologie
Die endokrinologische Diagnostik beginnt schon beim Eintreten in das Untersuchungszimmer: Gangbild, Körperhaltung und die äußere Erscheinung geben dem Arzt erste Hinweise auf eine hormonelle Störung. Im Arzt-Patienten-Gespräch erhärten die geschilderten Beschwerden und gezielte Fragen des Arztes den Verdacht einer Erkrankung der Hormondrüsen oder des Stoffwechsels. Der Beweis einer hormonellen Störung wird mit Blutuntersuchungen erbracht, in denen die Hormonspiegel gemessen werden.
Darüber hinaus sind oft hormonelle Funktionstests (hormonelle Stimulations- oder Hemmtests) notwendig. Sie zeigen, ob sich die Hormonausschüttung steigern lässt, wenn der Patient Steuerhormone gespritzt bekommt. So überprüft der Arzt, ob die hormonellen Regelkreise intakt sind.
Stehen Organe unter Krankheitsverdacht, wird mit Untersuchungsverfahren wie Ultraschall, CT oder Kernspin die Organstruktur untersucht. Hiermit können Gewebeveränderungen oder Vergrößerungen der Organe nachgewiesen werden. Bei Krebsverdacht wird per Biopsie etwas Gewebe entnommen und dann untersucht. Eine solche Biopsie ist zum Beispiel bei Schilddrüsenerkrankungen einfach und so gut wie schmerzfrei durchführbar.
Die Hormondrüsen
Hormone sind lebenswichtige Signal- und Botenstoffe. Während Nervensignale wie in einem Mobilfunknetz alle „schnellen“ Informationen zwischen den Körperregionen austauschen, sind Hormone für die „langsamen“ Regulationsvorgänge im Körper zuständig. Die Hormone werden von spezialisierten Drüsen oder Drüsenzellen gebildet und mit dem Blutstrom im ganzen Körper verteilt, bis sie an ihre Zielzellen andocken und dort ihre Wirkung entfalten.
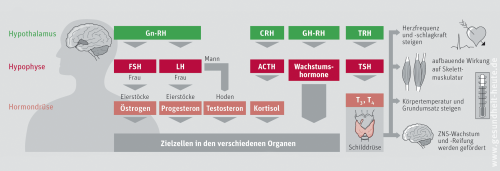
Da schon kleinste Änderungen der Hormonkonzentration große Änderungen in Stimmung, Stoffwechsel, Appetit und sexuellem Interesse nach sich ziehen, muss diese exakt geregelt werden. Dazu gibt es die übergeordneten Steuerungszentren und das hypothalamisch-hypophysäre System. Ganz oben in dieser Hierarchie sitzt das Gehirn mit dem Hypothalamus. Dieser setzt Releasinghormone frei, die die Hypophyse (Hirnanhang[s]drüse) und darin die Hypophysenvorderlappen (HVL) veranlassen, Steuerhormone für die jeweiligen Organe auszuschütten. Die Steuerhormone gelangen über das Blut zu den Organen und stimulieren diese, damit sie das organspezifische Hormon produzieren (z. B. Schilddrüsenhormon). Haben die Organe genügend spezifische Hormone gebildet, informieren sie den Hypothalamus darüber: Damit er keine weiteren stimulierenden Releasinghormone ausschüttet, hemmen sie ihn. Daraufhin setzt die Hypophyse weniger Steuerhormone frei, und als Folge reduzieren die Organe die Hormonherstellung. Das Hormonsystem (endokrines System, Endokrinium) ist also ein System von Regelkreisen mit negativer Rückkopplung. Das heißt, dass es die spezifischen Hormone sind, die über ihre Ausschüttung den Regelkreis selbst regulieren. Negative Rückkopplung bedeutet dabei, dass sie selbst die übergeordnete Steuerzentrale hemmen (hormoneller Funktionstest).
In der Technik werden solche Regelkreise ebenfalls an vielen Stellen eingesetzt, z. B. bei der Steuerung einer Zentralheizung mit einem Thermostat.
Der Hypothalamus arbeitet nicht nur innerhalb solcher Regelkreise. Er empfängt auch übergeordnete Steuerimpulse des Gehirns. Deshalb haben z. B. äußere Ereignisse wie eine Prüfungssituation und seelische Erkrankungen (z. B. Depressionen) erhebliche und messbare Wirkungen auf das Hormonsystem.
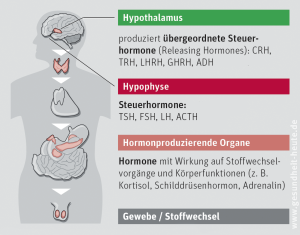
Eine Übersicht über die wichtigsten Hormone, Steuerhormone und Releasinghormone mit ihren Bildungsorten zeigt die obige Abbildung.
Erkrankungen der Nebenniere
Die Nebennieren sind paarig angelegte Organe, die den beiden Nieren an deren Oberseite kappenförmig anliegen. Ihre Größe beträgt ungefähr 2,5 x 5 cm. Schneidet man die Nebennieren in der Mitte durch, so kann man von außen nach innen die Nebennierenrinde (NNR) und das Nebennierenmark (NNM) unterscheiden. Letzteres ist insbesondere für die Bildung von Adrenalin, Kortisol und anderen Stresshormonen verantwortlich.
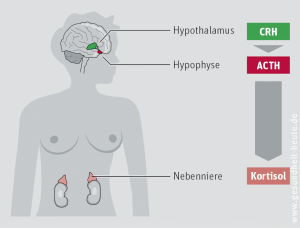
Die Nebennierenrinde bildet drei Arten von Hormonen:
- Kortisol (das körpereigene Kortison)
- Aldosteron
- In geringer Menge Sexualhormone, vor allem die männlichen Androgene, die die Produktion der Sexualhormone von Hoden bzw. Eierstöcken ergänzen.
Die Regelung der Nebenniere erfolgt durch Releasinghormone des Hypothalamus, der Kommandozentrale aller Hormondrüsen, und durch Steuerhormone der Hypophyse.
Rezeptpflichtige Medikamente zur Gewichtsreduktion
Die Therapie der Adipositas mit Appetitzüglern vom Amphetamintyp (z. B. Phenylpropanolamin) ist nicht nur wenig wirksam, sondern auch reich an Nebenwirkungen. Die Inhaltsstoffe Fenfluramin und Norpseudoephedrin wurden vom Markt genommen, weil sie unter anderem die Herzmuskulatur schrumpfen lassen. Trotzdem sind heute noch Appetitzügler vom Amphetamintyp auf dem Markt. So ist Phenylpropanolamin zum Beispiel in den Boxogetten® S-Vencipon enthalten.
Warnhinweis: Während eine langfristige Wirkung zur Gewichtsreduktion bisher nicht nachgewiesen wurde, sind die Nebenwirkungen und das Suchtpotenzial von Appetitzüglern vom Amphetamintyp gravierend – wir raten von der Einnahme ab!
Ähnlich risikoreich wird Sibutramin eingestuft, durch das – ähnlich wie bei modernen Antidepressiva – bestimmte Botenstoffe im Gehirn ansteigen. Sibutramin ist pharmakologisch ein SSRI, ein Serotonin- und Noradrenalin-Wiederaufnahmehemmer. Nebenwirkungen wie Kopfschmerzen, Herzrasen, Schlafstörungen und Mundtrockenheit sowie unklare Todesfälle haben dazu geführt, dass das Arzneimittel in Europa vom Markt genommen wurde.
Auf einem anderen Wirkprinzip beruht der Lipasehemmer Orlistat, der im Prinzip eine Verdauungsstörung für Fett verursacht, indem er die fettabbauenden Enzyme im Darm hemmt. Dadurch werden bis zu 35 % der zugeführten Fette nicht verarbeitet, sondern über den – oft öligen – Stuhlgang ausgeschieden. Als unerwünschte Wirkungen drohen Mängel an fettlöslichen Vitaminen und eine Osteoporose. Orlistat ist zur Behandlung der Adipositas ab einem BMI ≥ 28 kg/m² in Kombination mit einer ärztlich überwachten Reduktionsdiät zugelassen. Verringert sich das Körpergewicht, verbessert sich in vielen Fällen auch die Glucosetoleranz und erhöhte Blutdruckwerte können sinken (siehe metabolisches Syndrom). Das funktioniert allerdings nur ein Teil der Patienten, warum ist unklar. Der Effekt ist eher moderat. In niedriger Dosierung (60 mg pro Kapsel) wurde deshalb die Rezeptpflicht abgeschafft, in der vollen Dosierung (120 mg) besteht sie weiter. Nebenwirkungen wie Bauchschmerzen, Fettstühle oder öliger Stuhlgang sind aber auch in der rezeptfreien Dosierung zu erwarten.
2006 eingeführt wurde Rimonabant. Studien bescheinigen dem Medikament zwar eine gute Wirkung (etwa 9 kg Gewichtsverlust im Jahr). Wegen häufiger und gravierender psychischer Nebenwirkungen wurde aber auch Rimonabant 2008 vom Markt genommen. Insbesondere traten Depressionen gehäuft auf.
2015 erhielt Liraglutid die Zulassung zur Gewichtsregulierung bei Erwachsenen mit einem BMI von mindestens 30 oder einem BMI von mindestens 27 bei gleichzeitiger gewichtsbedingter Erkrankung wie Diabetes. Liraglutid ist nur als Ergänzung zu einer Ernährungsumstellung und verstärkter körperlicher Aktivität zugelassen. Der Wirkstoff ist als Injektionslösung in Fertigpens erhältlich und wird vom Patienten einmal täglich injiziert. Der Wirkstoff bindet an den GLP-1-Rezeptor im Pankreas, was die Insulin-Ausschüttung stimuliert. Warum dies zu einer Gewichtsabnahme führt, ist noch nicht genau verstanden. Vermutlich fördert Liraglutid das Sättigungsgefühl im Gehirn. Angestrebt wird ein mindestens 5%iger Gewichtsverlust in den ersten 12 Wochen bei der täglichen Injektion von 3 mg. Der Langzeitnutzen ist nicht dokumentiert. Zu den häufigsten Nebenwirkungen zählen Übelkeit, Erbrechen, Durchfall und Verstopfung. In klinischen Studien verdreifachte sich unter Einnahme das Risiko für eine akute Pankreatitis. Auf mögliche Wechselwirkungen mit Antidiabetika muss geachtet werden, ein erhöhtes Risiko für Pankreaskarzinom und Schilddrüsenkarzinom wird diskutiert.
Schilddrüsendiagnostik
Schilddrüsenultraschall: Die Ultraschalluntersuchung ist aus der Schilddrüsendiagnostik nicht mehr wegzudenken und wird teilweise auch bereits in der Hausarztpraxis durchgeführt. Sie erlaubt eine präzise Größenschätzung der Schilddrüse, aber auch Knoten und Tumoren lassen sich gut erkennen.
Schilddrüsen-Feinnadelbiopsie: Diagnoseverfahren zur Klärung nicht eindeutiger Befunde. Unter Ultraschallkontrolle wird aus der verdächtigen Region mit einer dünnen Hohlnadel eine Probe entnommen und feingeweblich untersucht.
Schilddrüsenszintigrafie: In einer nuklearmedizinischen Abteilung erhält der Patient intravenös eine geringe Dosis einer radioaktiv markierten Substanz (Radionuklid, hier das Technetium), die von der Schilddrüse wie Jod in die Zellen aufgenommen wird. Aufnahmen der Schilddrüse mit einer speziellen Kamera (Scanner oder Gammakamera) zeigen Gebiete mit erhöhter Radionuklidspeicherung (warme bzw. heiße Knoten) oder fehlender Speicherung (kalte Knoten).
Heiße Knoten bilden deutlich mehr Schilddrüsenhormone als das restliche Gewebe und sind manchmal für eine Schilddrüsenüberfunktion verantwortlich. Jeder nicht speichernde, kalte Knoten ist krebsverdächtig und muss mit einer Gewebeentnahme (Feinnadelbiopsie) weiter abgeklärt werden, da er ein hohes Risiko birgt, bösartig zu sein.
Suppressionsszintigrafie: Sie wird eingesetzt, um den hormonellen Regelkreis der Hypophyse zu prüfen, und schließt sich gegebenenfalls an eine Schilddrüsenszintigrafie an. Durch die Gabe von Schilddrüsenhormonen über einige Tage wird eine kurzfristige künstliche Überfunktion erzeugt. Dies führt über eine verringerte Ausschüttung von TSH zu einer verminderten Radionuklidaufnahme des normalen Schilddrüsengewebes im Szintigramm. Dagegen speichern autonome Bezirke, die sich der Kontrolle durch das übergeordnete TSH entziehen (hormoneller Funktionstest), das Radionuklid ebenso stark wie im Ausgangszintigramm.
Thyreostatika (Medikamente gegen Schilddrüsenüberfunktion)
Thyreostatika hemmen entweder die Bildung von Schilddrüsenhormonen oder deren Freisetzung. Sie werden so lange eingenommen, bis sich die Schilddrüsenwerte im Blut wieder normalisiert haben bzw. bis der Patient operiert werden kann. Die wichtigsten Thyreostatika sind:
- Perchlorat: Kommt in Verbindungen mit Salzen vor wie dem Natriumperchlorat und hemmt die Jodidaufnahme in die Schilddrüse.
- Thionamide: Thiamazol, Carbimazol und Propylthiouracil hemmen die Bildung von Schilddrüsenhormon, indem sie ein wichtiges Enzym der Schilddrüse hemmen, das Jodid in Jod umwandelt.
- Lithium: hemmt die Freisetzung von Schilddrüsenhormonen.
Die Therapie mit Thyreostatika kann Wochen, aber – v. a. beim Morbus Basedow – auch Monate bis zu einem Jahr dauern.
Ziel ist es, die Schilddrüsenproduktion wieder zu normalisieren (Remission), ohne die Schilddrüse zu zerstören, damit diese wieder nachhaltig selbstständig und in normaler Menge Schilddrüsenhormone produziert – was aber nur in ~ 40 % der Fälle gelingt.
Warnhinweis: Während der Therapie besteht absolutes Jodverbot – das gilt für Jodsalz, Jodtabletten, Kontrastmittel oder jodreiche Lebensmittel. Denn Jod setzt die Wirkung der Thyreostatika herab und verstärkt die Bildung von Autoantikörpern